Korioamnionit
 | |
| Yenidoğan yoğun bakımında küvözde takip edilen bebek | |
| Uzmanlık | Kadın hastalıkları ve jinekoloji |
|---|---|
| Belirtiler | Ateş, Vajinal pürülan akıntı,Servikal pürülan akıntı, Vajinal kötü koku, Vajinal balgam, Rahimde artan sertlik, Rahim ağzının erkenden dilatasyonu, Bel ağrısı, Kasık ağrısı Diğer |
| Tanı | Jinekolojik muayene, alttan muayene, Klinik şüphe |
| Korunma | Gebelikten önce jinekolojik muayene, Etkin ve düzenli gebelik takibi |
| Tedavi | Etki edebildiği kadarıyla anti-mikrobiyal tedavi, Kortikosteroidler,Yenidoğan Yoğun Bakım ihtiyacı için hazırlık, Destekleyici tedaviler |
| Prognoz | Yüksek riskli gebelik |
| Sıklık | yaygın ama araştırma verisi yok |
| Ölüm | araştırma verisi yok |
| Korioamnionit Histolojik Görüntü | |
|---|---|
 | |
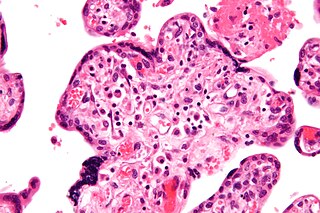
| Mikrografi Koryondaki nötrofiller ile akut korioamnionit görülüyor. Oluşan ciddi fetal inflamatuar cevaba bağlı olarak fibrin trombüsleri.[1] H&E Boyama. | |
| Uzmanlık | Kadın hastalıkları ve jinekoloji |
Amniyon içi enfeksiyon (IAI, bebeğin içinde bulunduğu suyun, onu çevreleyen zarlarının ve plasentanın enfeksiyon kapması) olarak da bilinen koryoamniyonit, genellikle bakteriyel enfeksiyon nedeniyle fetal zarların (amniyon ve koryon) iltihaplanmasıdır. 2015 yılında Ulusal Çocuk Sağlığı ve İnsani Gelişme Enstitüsü Uzman Paneli, bu bozukluğun heterojenliğini ele almak için "üçlü I" teriminin kullanılmasını önerdi. Üçlü I terimi, intrauterin enfeksiyon veya enflamasyon veya her ikisini ifade eder ve katı tanı kriterleri ile tanımlanır, ancak bu terminoloji, kriterler kullanılmasına rağmen yaygın olarak benimsenmemiştir.[2]
Korioamniyonit, vajinadan uterusa çıkan bakterilerin neden olduğu bir enfeksiyondan kaynaklanır ve erken doğum veya uzamış doğum ile ilişkilidir.[3] Çeşitli inflamatuar sinyal moleküllerini serbest bırakmak için bir inflamatuar yanıtı tetikleyerek prostaglandin ve metaloproteinaz salınımının artmasına neden olur. Bu maddeler uterus kasılmalarını ve rahim ağzının açılmasını teşvik eder; erken doğumun ciddi nedenlerindendir.[4] Korioamniyonit gelişme riski, doğum eylemi de dahil olmak üzere gebeliğin son ayında yapılan vajinal muayene sayısı ile artar.[5][6] Şunu da belirtmek gerekir ki jinekolojik problemi olmayan yani enfeksiyona yatkınlık yapmayan bir durum olmadıkça (servikal ektropiyon, emmet yırtığı, GDM,...), tekrarlayan jinekolojik muayene enfeksiyona neden olmamaktadır. Tütün ve alkol kullanımı da anneleri korioamniyonit gelişimi için risk altına sokar.[7]
Koriyoamniyonit, ateş, karın ağrısı veya anormal vajinal akıntı gibi belirti ve semptomlara bakılarak erken teşhis edilir.[8] Amniyotik kese erken patlarsa antibiyotik verilmesi korioamniyonit oluşumunu önleyebilir.[9] Korioamnionit tanısı için bu semptomların gelişmesini beklemek tedavi gecikmelerine neden olabilir, burada en önemli konu hekimin şüphelenmesi en önemli kriter ve belirleyici olandır.
Korioamnionit = (Fetusa - Zarlarına - Suyuna Mikrop Bulaşması, FZSMB)
Belirti ve bulgular
Klinik korioamniyonitin belirti ve semptomları arasında ateş, lökositoz (>15.000 hücre/mm³), maternal (>100 vuru/dk)[10] veya fetal (>160 vuru/dk) taşikardi, uterus hassasiyeti ve erken membran rüptürü yer alır.[2]
Nedenler
Korioamniyonitin nedenleri, bakteriyel enfeksiyonun yanı sıra obstetrik ve diğer ilgili faktörlerden kaynaklanır.[3][7]
Mikroorganizmalar
Bakteriyel, viral ve hatta mantar enfeksiyonları korioamniyonite neden olabilir. En yaygın olarak Ureaplasma, Fusobacterium ve Streptococcus bakteri türlerinden. Daha az yaygın olarak, Gardnerella, Mycoplasma ve Bacteroides bakteri türleri. Cinsel yolla bulaşan enfeksiyonlar, klamidya ve gonore de durumun gelişmesine neden olabilir.[7] Diğer mikroorganizma sınıflarını ve türlerini enfeksiyon kaynağı olarak belirlemeye yönelik çalışmalar devam etmektedir.[11]
Obstetrik ve diğer
Doğumla ilgili olaylar, yaşam tarzı ve etnik köken, bakteriyel nedenden ayrı olarak korioamniyonit gelişme riskindeki artışla ilişkilendirilmiştir.[11] Erken doğumlar, amniyotik kese zarlarının yırtılması, uzamış doğum ve primigravida doğum bu durumla ilişkilidir.[12] Doğum öncesi membran yırtılmaları ve çok sayıda invaziv vajinal muayene, uzun süreli doğum eylemi veya amniyotik sıvıda mekonyum görülmesinin bir kombinasyonunu yaşayan preterm anneler, bu olaylardan yalnızca birini yaşayan term annelere göre daha yüksek risk altındadır.[11] Diğer çalışmalarda sigara, alkol kullanımı ve uyuşturucu kullanımı risk faktörleri olarak belirtilmektedir. Afro-Amerikan etnik kökenine sahip olanların daha yüksek risk altında olduğu belirtiliyor.[7][12]
Anatomi

Amniyotik kese iki bölümden oluşur:
- Dış zar koryondur. Anneye en yakın olanıdır ve çok daha ince olan amniyonu fiziksel olarak destekler.
- Koryon, amniyotik keseyi oluşturan zarların sonuncusu ve en dışta olanıdır.[13]
- İç zar amniyondur. Fetüsün etrafını saran amniyotik sıvı ile doğrudan temas halindedir.
- Amniyon sıvısı amniyon içinde bulunur ve fetüsün büyüyüp gelişebildiği yerdir.[13]
- Amniyon ve koryonun şişmesi, bakterilerin amniyotik sıvıya girip amniyotik sıvı içinde bir enfeksiyon oluşturmasıyla ortaya çıkan korioamniyonitin karakteristiğidir.
Teşhis
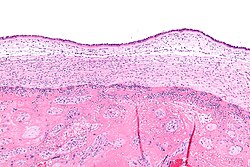

Patoloji
Koriyoamniyonit, fetal zarların histolojik (doku) incelemesinden teşhis edilir.[12] Herhangi bir klinik semptom olmaksızın doğrulanmış histolojik koryoamniyonit, subklinik korioamniyonit olarak adlandırılır ve semptomatik klinik korioamniyonitten daha yaygındır. [2]
Koryon plakasının nötrofiller tarafından infiltre edilmesi (hafif) koryoamniyonit için tanısaldır. Daha şiddetli korioamniyonit, subamniyotik dokuyu içerir ve fetal membran nekrozu ve/veya apse gelişimi olabilir.
Şiddetli korioamniyonite, fetüsün enflamatuar hücrelerine bağlı olarak göbek kan damarlarının vasküliti eşlik edebilir. Çok şiddetli ise, göbek kordonu bağ dokusunun iltihaplanması olan funisit meydana gelir.[12] Korioamnionit fetüs için yıkıcı etkileri olan bir fetüs için bir trajedi olup gebelik öncesinden başlanarak, iyi ve kesintisiz obstetrik bakım alınması ile engellenebilir.
Şüpheli klinik tanı
38.0 °C ile 39.0 °C arasında ateşin varlığı tek başına korioamniyoniti belirtmek için yeterli değildir ve izole anne ateşi olarak adlandırılır. İzole anne ateşi enfeksiyöz bir nedene sahip olmayabilir ve antibiyotik tedavisi gerektirmez.[2]
İntrapartum (doğum sırasında) ateş 39.0 °C'nin üzerinde olduğunda koryoamniyonit şüphesi tanısı konulabilir. Alternatif olarak, intrapartum ateş 38.0 °C ile 39.0 °C arasındaysa, korioamniyonit varsayımsal tanısı koymak için ek bir risk faktörü bulunmalıdır. Ek risk faktörleri şunları içerir:[14]
- Fetal taşikardi
- Maternal lökositoz (>15.000 hücre/mm³)[15]
- Pürülan (irin) olan veya olmayan servikal akıntı
- Pürülan (irin) olan veya olmayan vajinal akıntı
- Rahimde artan sertlik
- Bebek hareketlerinde azalma
- Bebek hareket ettiğinde rahimde ağrı
- Gününden önce bebeğin aşağı düşmesi
- Karın ağrısı
- Rahim ağzının erkenden açılması
- Bel ağrısı
- Kasık ağrısı
- Yürümekte zorluk, kalça ağrısı
- Vajinal kötü koku
Teyit edilmiş tanı
Teşhis genellikle doğum sonrasına kadar doğrulanmaz. Bununla birlikte, teşhisi doğrulanmış ve teşhisi şüphelenilen kişiler, teşhis durumundan bağımsız olarak aynı doğum sonrası tedaviye sahiptir. Teşhis histolojik olarak veya gram boyama, glikoz seviyeleri veya enfeksiyonla uyumlu diğer kültür sonuçları gibi amniyotik sıvı testleri ile doğrulanabilir.[14]
Önleme
Amniyotik kese hamileliğin erken döneminde hasarlanırsa, amniyotik sıvıya bakteri girme - bulaşma potansiyeli artabilir. Maternal olarak antibiyotik verilmesi koryoamniyoniti potansiyel olarak önleyebilir ve preterm doğumu engelleyebilir.[9] Ayrıca, korioamniyonit teşhisi konulduktan sonra fetüsün hızlı bir şekilde doğurtulmasının gerekli olmadığı gösterilmiştir, bu nedenle anne sağlığı ile ilgili bir endişe yoksa sezaryen gerekli değildir.[12] Bununla birlikte, araştırmalar, doğumun yaklaşık 34. haftada erken başlamasının, fetal ölüm olasılığını azaltabileceğini ve annede aşırı enfeksiyon olasılığını azaltabileceğini bulmuştur.[12]
Ek olarak, doktorlar, korioamniyonit olduğundan şüphelenilen kişilerle, kişinin vajinal akıntı, ateşli veya karın ağrısı yaşayıp yaşamadığı da dahil olmak üzere, gebelik sırasında planlanmış obstetrik ziyaretlerinde belirti ve semptomlar yaşayıp yaşamadıkları hakkında görüşme yapmalıdır.[8]
Tedavi
En etkin tedavi mikrobik etkenleri gebeliğin sürdüğü bölümlere bulaştırmamaktadır. Yani ciddi fetal sonuçları olan bu hastalığı etkin bir şekilde önleyecek en önemli tek kişi anne ve ailedir.Korioamnionit geliştikten sonra yapılacak tüm tedavilerin %100 etkin olmadığını, verilecek tedavilerin gelişmiş fetal hasarları geri çevirmede %100 başarılı olmadığını annelerin - ailelerin bilmesi, korunma için çok önemlidir.
American College of Obstetricians and Gynecologists' Committee Opinion, şüpheli veya doğrulanmış koryoamniyonit ve tanımlanabilir bir neden olmaksızın anne ateşi olan intrapartum annelerde antibiyotik tedavisinin kullanılmasını önermektedir.[14]
İntrapartum antibiyotik tedavisi şunlardan oluşur:[2]
- Standart
- Ampisilin + gentamisin
- Alternatif
- Ampisilin/sulbaktam
- Tikarsilin/klavulanat
- sefoksitin
- sefotetan
- Piperasilin/tazobaktam
- Ertapenem
- sezaryen doğum
- Ampisilin ve gentamisin artı klindamisin veya metronidazol
- Penisilin alerjisi
- Vankomisin + gentamisin
- Gentamisin + klindamisin
Bununla birlikte, en etkili antimikrobiyal rejimi desteklemek için yeterli kanıt yoktur.[16] Tedaviye intrapartum dönemde başlamak, postpartum dönemde başlamaktan daha etkilidir; anne ve yenidoğanın hastanede kalış süresini kısaltır.[17] Şu anda antibiyotik tedavisinin ne kadar sürmesi gerektiğini dikte etmek için yeterli kanıt yok. Tedavinin/kürlerin tamamlanması ancak doğumdan sonraya kadardır.[2]
Destekleyici önlemler
Asetaminofen genellikle ateş tedavisinde kullanılır ve fetal taşikardi için faydalı olabilir. Annelerde intrapartum ateş olduğunda neonatal ensefalopati olasılığı artabilir.[12]
Sonuçlar
Chorioamnionitis'in çok sayıda yenidoğan durumu ile olası ilişkileri vardır. İntrapartum (doğum sırasında) korioamniyonit;
- neonatal pnömoni,
- menenjit,
- sepsis ve ölümle ilişkili olabilir.
- Bronkopulmoner displazi,
- serebral palsi ve Wilson-Mikity sendromu gibi uzun süreli bebek komplikasyonları bakteriyel enfeksiyonla ilişkilendirilmiştir.[14]
Ayrıca, histolojik korioamniyonit, bağırsağın bir veya daha fazla bölümünün öldüğü yenidoğan nekrotizan enterokolit olasılığını artırabilir. Bu, fetal bağırsak bariyeri tehlikeye girdiğinde ve enfeksiyon ve sepsis gibi durumlara karşı daha duyarlı olduğunda ortaya çıkar.[18] Ek olarak korioamniyonit, erken doğum ve periventriküler lökomalazi için bir risk faktörü olarak görülebilir.[19]
Komplikasyonlar
Anne ve fetüs için korioamniyonit, mikropların farklı bölgelere taşınması veya enfeksiyon nedeniyle enflamatuar yanıtları tetiklemesi durumunda kısa ve uzun vadeli sorunlara yol açabilir.[12] Bu uzun vadeli sonuçlar;
- Öğrenme güçlüğü (nörogelişimsel engeller)
- 3 Boyutlu muhakemede azalma
- Psikiyatrik hastalıklara eğilim
- Metabolik hastalıklara eğilim
- Üreme sisteminde fonksiyonel yetersizlikler şeklinde sıralanabilir.
Anne komplikasyonları
- Sezaryen için daha yüksek risk
- Doğum sonu kanama
- Endometrit[20]
- Bakteriyemi (genellikle Grup B streptokok ve Escherichia coli nedeniyle) [12]
- pelvik apse
- Yara yerinde enfeksiyon
- Gecikmiş iyileşme
- Uterusun gecikmiş vede yetersiz involüsyonu
Sezaryen geçiren korioamniyonitli annelerin cerrahi bölgede pelvik apseler, septik pelvik tromboflebit ve enfeksiyonlar geliştirme olasılığı daha yüksek olabilir.[11]
Fetal komplikasyonlar
- Fetus ölümü
- yenidoğan sepsisi (bebeğin kanına mikrop karışması)
Yenidoğan komplikasyonları
- perinatal ölüm
- asfiksi
- Erken başlangıçlı neonatal sepsis[21]
- Septik şok
- yenidoğan pnömonisi
- Bebek solunum sıkıntısı
Uzun vadede, bebeklerin serebral palsi veya nörogelişimsel engeller yaşama olasılığı daha yüksek olabilir. Engellilik gelişimi, fetüs enfekte amniyotik sıvıya veya diğer yabancı varlıklara maruz kaldığında fetal inflamatuar yanıt sendromunun (FIRS) aktivasyonu ile ilgilidir.[4][12] Bu sistemik yanıt, fetal beyni ve diğer hayati organları bozabilen nötrofil ve sitokin salınımıyla sonuçlanır.[4][9] Klinik korioamniyoniti olan bebeklerle karşılaştırıldığında, histolojik korioamniyoniti olanlarda daha yüksek oranda serebral palsi oluşabileceği görülmektedir. Ancak, bu ilişkiyi incelemek için daha fazla araştırma yapılması gerekiyor.[22] Büyüme ve gelişme için kritik bir zaman olduğundan, FIRS'nin bebek bağışıklığı üzerindeki etkisi konusunda da endişeler vardır. Örneğin, astım gibi kronik enflamatuar bozukluklarla bağlantılı olabilir.[23]
Epidemiyoloji
Amerika Birleşik Devletleri'ndeki doğumların yaklaşık %4'ünde [8] korioamniyonit meydana geldiği tahmin edilmektedir. Bununla birlikte, diğer birçok faktör korioamniyonit riskini artırabilir. Örneğin, erken membran rüptürü (PROM) olan doğumlarda, %40 ila %70 arasında korioamniyonit bulunur. Ayrıca, klinik korioamniyonit tüm sezaryen doğumların %12'sinde görülür. Bazı araştırmalar, koryoamniyonit riskinin Afrika kökenli Amerikalılarda, bağışıklık sistemi baskılanmış kişilerde ve sigara içenlerde, alkol kullananlarda veya uyuşturucu kullananlarda daha yüksek olduğunu göstermiştir.[12]
Ayrıca bakınız
- kronik desiduit
- Funisit
- plasentit
- Wharton jölesi
Notlar
- ^ Kim CJ, Romero R, Chaemsaithong P, Chaiyasit N, Yoon BH, Kim YM (October 2015). "Akut koioamnionit ve kordonda iltihap(Funitis): definition, pathologic features, and clinical significance". American Journal of Obstetrics and Gynecology. 213 (4 Suppl): S29-S52. doi:10.1016/j.ajog.2015.08.040. PMC 4774647 $2. PMID 26428501.
- ^ a b c d e f "Intra-amniotic infection (clinical chorioamnionitis or triple I)". UpToDate. 2019. 9 Şubat 2022 tarihinde kaynağından arşivlendi.
- ^ a b "The association between the length of first stage of labor, mode of delivery, and perinatal outcomes in women undergoing induction of labor". American Journal of Obstetrics and Gynecology. 201 (5): 477.e1-477.e7. November 2009. doi:10.1016/j.ajog.2009.05.024. PMID 19608153.
- ^ a b c "The consequences of chorioamnionitis: preterm birth and effects on development". Journal of Pregnancy. 2013: 412831. 2013. doi:10.1155/2013/412831. PMC 3606792 $2. PMID 23533760.
- ^ "International Multicentre Term Prelabor Rupture of Membranes Study: evaluation of predictors of clinical chorioamnionitis and postpartum fever in patients with prelabor rupture of membranes at term". American Journal of Obstetrics and Gynecology. 177 (5): 1024-1029. November 1997. doi:10.1016/s0002-9378(97)70007-3. PMID 9396886.
- ^ "The correlation between the number of vaginal examinations during active labor and febrile morbidity, a retrospective cohort study". BMC Pregnancy and Childbirth. 20 (1): 246. April 2020. doi:10.1186/s12884-020-02925-9. PMC 7183634 $2. PMID 32334543.
- ^ a b c d "The Human Ureaplasma Species as Causative Agents of Chorioamnionitis". Clinical Microbiology Reviews. 30 (1): 349-379. January 2017. doi:10.1128/CMR.00091-16. PMC 5217797 $2. PMID 27974410.
- ^ a b c "Chorioamnionitis.". StatPearls [Internet]. StatPearls Publishing. October 2019. PMID 30335284.
- ^ a b c "Chorioamnionitis: implications for the neonate". Clinics in Perinatology. 42 (1): 155-65, ix. March 2015. doi:10.1016/j.clp.2014.10.011. PMC 4331454 $2. PMID 25678002.
- ^ "Should the diagnostic criteria for suspected clinical chorioamnionitis be changed?". The Journal of Maternal-Fetal & Neonatal Medicine. 34 (5): 824-833. March 2021. doi:10.1080/14767058.2019.1618822. PMID 31084245.
- ^ a b c d "Chorioamnionitis: from pathogenesis to treatment". Clinical Microbiology and Infection. 17 (9): 1304-1311. September 2011. doi:10.1111/j.1469-0691.2011.03574.x. PMID 21672080.
- ^ a b c d e f g h i j k "Diagnosis and management of clinical chorioamnionitis". Clinics in Perinatology. 37 (2): 339-354. June 2010. doi:10.1016/j.clp.2010.02.003. PMC 3008318 $2. PMID 20569811.
- ^ a b "Embryonic Development". Anatomy and Physiology (İngilizce). Houston, Texas: OpenStax. 25 Nisan 2013. 4 Haziran 2020 tarihinde kaynağından arşivlendi. Erişim tarihi: 29 Temmuz 2020.
- ^ a b c d "Committee Opinion No. 712 Summary: Intrapartum Management of Intraamniotic Infection". Obstetrics and Gynecology. 130 (2): 490-492. August 2017. doi:10.1097/AOG.0000000000002230. PMID 28742671.
- ^ "[Chorioamnionitis in the delivery room]". Minerva Pediatrica. 62 (3 Suppl 1): 151-153. June 2010. PMID 21090085.
- ^ "Antibiotic regimens for management of intraamniotic infection". The Cochrane Database of Systematic Reviews. 2014 (3): CD003254. 2002. doi:10.1002/14651858.CD003254. PMC 6669261 $2. PMID 12137684.
- ^ "Antibiotic regimens for management of intra-amniotic infection". The Cochrane Database of Systematic Reviews (12): CD010976. December 2014. doi:10.1002/14651858.CD010976.pub2. PMID 25526426.
- ^ "Chorioamnionitis as a risk factor for necrotizing enterocolitis: a systematic review and meta-analysis". The Journal of Pediatrics. 162 (2): 236-42.e2. February 2013. doi:10.1016/j.jpeds.2012.07.012. PMID 22920508.
- ^ "Chorioamnionitis as a risk factor for cerebral palsy: A meta-analysis". JAMA. 284 (11): 1417-1424. September 2000. doi:10.1001/jama.284.11.1417. PMID 10989405.
- ^ "Chorioamnionitis and endometritis". Infectious Disease Clinics of North America. 11 (1): 203-222. March 1997. doi:10.1016/S0891-5520(05)70349-4. PMID 9067792.
- ^ "Chorioamnionitis--the good or the evil for neonatal outcome?". The Journal of Maternal-Fetal & Neonatal Medicine. 25 (Suppl 1): 12-16. April 2012. doi:10.3109/14767058.2012.663161. PMID 22309119.
- ^ "Chorioamnionitis in the Development of Cerebral Palsy: A Meta-analysis and Systematic Review". Pediatrics. 139 (6): e20163781. June 2017. doi:10.1542/peds.2016-3781. PMC 5470507 $2. PMID 28814548.
- ^ "A perfect storm: fetal inflammation and the developing immune system". Pediatric Research. 87 (2): 319-326. January 2020. doi:10.1038/s41390-019-0582-6. PMC 7875080 $2. PMID 31537013.
Kaynakça
Dış bağlantılar
| Sınıflandırma |
|---|
- Cleveland Clinic'te Genel Bakış .
- BBC'de serebral palsi inflamasyon bağlantısı 22 Eylül 2008 tarihinde Wayback Machine sitesinde arşivlendi. (29 Kasım 2003).
Şablon:Pathology of pregnancy, childbirth and the puerperiumŞablon:Certain conditions originating in the perinatal period