Histoplasma capsulatum
| Histoplasma capsulatum | ||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
 | ||||||||||||||
| Biyolojik sınıflandırma | ||||||||||||||
| ||||||||||||||
H. capsulatum |
Histoplasma capsulatum dünya genelinde Antarktika hariç yaygın görülen bir organizmadır. En sık vadi aralarındaki nehir yataklarında[1] bulunur. En sık orta ve doğu Amerika Birleşik Devletleri'nde[2] ve orta ve Güney Amerika'da bulunur.[2] En sık görüldüğü yerler Ohio ve Mississippi vadileridir. 1906 yılında Samuel Taylor Darling tarafından keşfedilmişlerdir.
Büyüme ve morfoloji
Histoplasma capsulatum Blastomyces dermatitis mantarlarına benzer bir ascomycetous mantar çeşididir. Potansiyel olarak üremeye çok meyillidir ve doğada doğrudan gözlenmeyen formu olan Ajellomyces capsulatus kültürlerde kolaylıkla üretilebilir. Yukarıda da belirtildiği gibi H. capsulatum, B. dermatitidis ve bir GÜney Amerika patojeni olan Paracoccideus brasiliensis yakın zamanda tanımlanan bir mantar Ajellomycetaceae ailesinin üyeleridir.[3][4] Dimorfiktir ve doğal ortamdaki küf benzeri (filamentli) büyüme formundan sıcak kanlı hayvan konakçısında tomurcuklanan küçük maya formuna geçer. Histoplazma capsulatum, B. dermatitidis gibi iki "+" ve "-" çiftleşme tipine sahiptir. Kuzey Amerika izolatlarının büyük çoğunluğu tek bir genetik türe aittir,[5][6] ancak çoklu genlerin incelenmesi rekombinasyon yapan, cinsel bir popülasyona işaret etmektdir.[6] Yakın tarihli çalışma, yaygın Kuzey Amerika genetik tipinin ve daha az yaygın tipin, Orta ve Güney Amerika'da ve dünyanın diğer bölgelerinde elde edilen H. capsulatum izolatlarından farklı ayrı filogenetik türler olarak düşünülmesi gerektiğini ileri sürmüştür. Bu türler geçici olarak NAm1 ("Downs suşu" olarak adlandırılan ünlü bir deneysel izolatı içeren nadir tip) ve NAm2 (ortak tip) olarak adlandırılır.[6] Bu iki genetik grup arasında henüz köklü bir klinik veya coğrafi ayrım yoktur. Eşeysiz formunda, mantar makromorfolojide B. dermatitidis'e oldukça benzer bir sömürge mikrofungusu olarak büyür. Mikroskobik inceleme belirgin ayrım gösterir: H. capsulatum, 8–15 µm boyutunda globoz mikrokonidya ve 2-4 µm büyüklüğünde belirgin parmaksı çıkıntıları olan 2 tip konidyum içerir. Bu konidiyal tiplerden birinin veya her ikisinin ana bulaşıcı parçacıklar olarak diğerinden daha önemli olup olmadığı açık değildir. Bireysel kısa uzantılar üzerinde oluşurlar ve koloni bozulduğunda kolayca kaybolurler. Üreme dönemine ait ascomatalar 80-250 µm'dir ve görünüm ve anatomi açısından yukarıda B. dermatitidis için tarif edilenlere çok benzer. Ascosporlar benzer şekilde ortalama 1.5 µm'dir. Enfekte dokularda tomurcuklanan maya hücreleri küçüktür (yaklaşık 2-4 um). Histiyositler, diğer makrofajlar ve monositler de dahil olmak üzere fagositik hücreler içindeki kümelerde karakteristik olarak görülürler. Bir Afrika filogenetik türü olan H. duboisii, her zaman olmasa da 15 µm büyüklüğünde mantarlar oluşturabilir.
Coğrafi dağılım
Histoplasma capsulatum dünya genelinde Antarktika hariç yaygın görülen bir organizmadır. En sık vadi aralarındaki nehir yataklarında[1] bulunur. En sık orta ne doğu Amerika Birleşik Devletleri'nde[2] ve orta ve Güney Amerika'da bulunur.[2] En sık görüldüğü yerler Ohio ve Mississippi vadileridir.
H. capsulatum'un enzootik ve endemik bölgeleri, kabaca mantarın toprakta, kuş dışkısı veya eşdeğer organik ürünlerle kontamine olmuş bitki örtüsünde ve mantarın toprakla ilişkili olarak nadiren meydana geldiği çevresel alanlarda bölünebilir. Ancak mağaralar, binalar ve içi boş ağaçlar gibi kapalı alanlarda yarasa veya kuş dışkılarında bol miktarda bulunur. Bu türün merkezi alanı, ABD'deki Mississippi, Ohio ve Potomac nehirlerinin vadilerini ve kuzeydeki Kansas, Illinois, Indiana ve Ohio'dan Mississippi, Louisiana ve Teksas'a kadar uzanan geniş bir alanda yayılmıştır.[7][8][9] Kansas City gibi bazı bölgelerde, histoplazmin antijen preparatı ile cilt testi, yerleşik nüfusun% 80-90'ının H. capsulatum'a karşı antikor reaksiyonuna sahip olduğunu muhtemel önceki subklinik enfeksiyonu göstermektedir.[7] Minnesota, Michigan, New York ve Vermont gibi Kuzey ABD eyaletleri histoplazmoz için çevresel bölgelerdir, ancak yaşam boyu sakinlerin % 5-19'unun H. capsulatum'a maruz kaldığı dağınık bölgeler vardır.
H. capsulatum'un Kanada'daki dağılımı ABD'deki kadar iyi belgelenmemiştir. Lawrence Vadisi muhtemelen hem vaka raporlarına hem de 1945 ve 1970 arasında yapılan bir dizi cilt testi reaksiyonu çalışmasına dayanan en iyi bilinen endemik bölgedir. Montreal şehrinin çevresindeki tarım arazileri[10] ile birlikte aynı zamanda kent merkezinin de iyi bir endemik bölge olduğu bilinmektedir.[11] Montreal'in merkezindeki Mount Royal bölgesi, özellikle Mt. Royal Park okul çocuklarında % 20-50 arasında maruz kalma oranları göstermiştir.[11] Bu yüksek oranlar yerli üniversite öğrencilerinde de gösterilmiştir.[12] 1957'de yerel halktan 7 kişinin ölmesinden sonra St. Thomas, Ontario'da ve London, Ontario'da % 79.3'e varan temas oranı gösterilmiştir.[13] Histoplazmin cilt reaksiyonuna dayalı yapıla birçok küçük çalışmada temas oranlarının güney Ontario'da % 10-50, güney Manitoba ve Québec'in bazı kuzey bölgelerinde % 5 ve Yeni İskoçya bölgesinde % 1 civarında olduğu gösterilmiştir.[12][13][14] Yerli Kanada halkı Québec'İn oldukça kuzeyinde bu hastalığa maruz kalmaktadır ve buna benzer bölgeler Kanada'nın başka başka yerinde mevcut değildir.[15][16] Son zamanlarda ve dikkat çekici bir şekilde, yerel halktan dört histoplazmoz vakasının Edmonton banliyösünde bir golf sahası ile ilişkili olduğu gösterilmiştir.[17] Yapılan incelemeler sonucunda kaynağın bölgedeki toprak olduğunu ileri sürüldü.
Hastalığın spektrumu
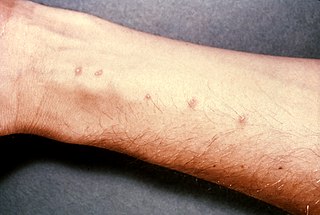
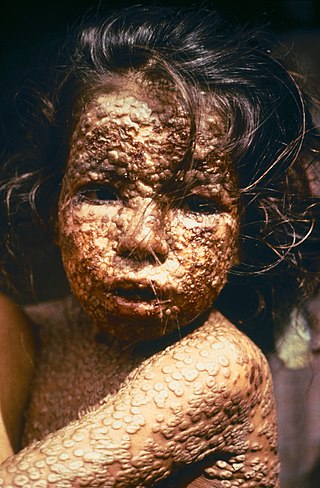
Histoplazmoz genellikle hasta olan kişinin önemsemeyeceği şekilde hafif atlatılır. Organizma akciğer kalsifikasyonları içide hayatta kalma eğilimindedir; bu nedenle, bağışıklık sistemi problemleri olan hastalarda yıllar sonra aktif enfeksiyonlara sebep olabilir. Vakaları sıklıkla akut pnömoniye benzeyen ancak genellikle kendi kendini sınırlayan bir hastalık olan akut pulmoner histoplazmoz olarak görülür.[7][18] En sık H. capsulatum'a yeni maruz kalan çocuklarda veya aşırı derecede maruz kalan bireylerde görülür. Antijen reaksiyonlarından kaynaklanan eritematöz cilt hastalıkları, miyalji, artralji ve nadiren artritik durumlar gibi hastalığın gidişatını ağırlaştıran semptomlar görülebilir. Amfizem hastaları bir hastalık komplikasyonu olarak kronik kaviter pulmoner histoplazmoza yakalanabilir; nihayetinde oluşan boşluk, potansiyel olarak hemoptiziye yol açan bir Aspergillus (aspergilloma) tarafından işgal edilebilir.[18] Histoplazmozun bir diğer nadir formu, akciğerler arasındaki mediastinal boşluktaki lenf düğümlerinin iltihaplandığı ve sonuçta nekrotik hale geldiği, granülomatöz mediastinit olarak bilinen yavaş ilerleyen bir hastalığa sebep olur ve şişmiş düğümler veya drenaj sıvısı nihayetinde bronşları, superior vena kavayı, yemek borusunu veya perikardı etkileyebilir. Granülomatöz mediastiniti olan bireylerin bir alt grubunun, akciğerlere veya bronşlara basabilen veya sağ kalp yetmezliğine neden olabilecek kontrolsüz bir fibrotik reaksiyon geliştirdiği mediastinal fibroz, hastalığın ağır komplikasyonlarındandır.Histoplazmozun başka nadir pulmoner belirtileri de vardır. Blastomikoz gibi histoplazmoz da iç organları ve dokuları enfekte etmek için hematojen olarak yayılabilir, ancak bu durum vakaların çok düşük bir bölümünde ortaya çıkar. Bu vakalarının yarısından fazlasının bağışıklık sistemi ile ilgili rahatsızlıkları mevcuttur. Blastomikozdan farklı olarak, histoplazmoz HIV enfeksiyonu olan kişilerde AIDS tanısı koyduran bir hastalıktır. Yaygın histoplazmoz, yüksek endemik bölgelerde CD4 + hücre sayısı <150 hücre / µL olan HIV/AIDS|AIDS]] hastalarının yaklaşık% 5'ini etkiler.[19] Bu durumun insidansı, mevcut anti-HIV tedavilerinin uygulanmasından sonra önemli ölçüde düşmüştür.[18] H. capsulatum ile çok nadir görülen diğer durumlar arasında endokardit ve peritonit de bulunur.[7][20]
Ekoloji ve Epidemiyoloji
Histoplazma capsulatum, bazı kuş türlerinin yanı sıra yarasaların dışkısı ile güçlü bir şekilde ilişkili gibi görünmektedir.[7] Bu dışkıların ve bazı toprak türlerinin bir karışımı, çoğalmaya özellikle elverişlidir. Oldukça endemik bölgelerde, tavuk kümeslerinin altında ve çevresinde toprak ile ve bitki örtüsünün sığırcık ve karatavuk gibi akın kuşları tarafından biriken dışkı malzemesi ile yoğun bir şekilde kirlendiği alanlar ile ilişkisi oldukça güçlüdür. Histoplazma içermeyen kuş tünekleme alanlarının azot, fosfor, organik madde ve nem bakımından kirlenmiş tünek alanlarından daha düşük olduğu görülmektedir.[7] Martılar ve sömürge olarak yuva yapan diğer su ile ilişkili kuşların nadiren histoplazmoza neden olduğu bilinmektedir.[21] Mağaralar, tavan araları ve içi boş ağaçlar da dahil olmak üzere yarasa yaşam alanları klasik H. capsulatum habitatlarıdır.[7][20] Histoplazmoz salgınları tipik olarak gübre birikimlerinin temizlenmesi veya gübre kaplı bitki örtüsünün temizlenmesi veya yarasa mağaralarının keşfi ile ilişkilidir. Bununla birlikte, salgınlar endemik bölgelerde inşaat projeleri tarafından ortalığa saçılan rüzgarla ilişkilendirilebilir: klasik bir salgın, 1963'te Montreal'de metro inşaatı da dahil olmak üzere yoğun inşaat faaliyeti ile ortaya çıkmıştır.[22] Blastomikozda olduğu gibi, H. capsulatum'un kesin ekolojik afinitelerinin iyi anlaşılması, mantarın doğrudan doğadan izole edilmesinin zorluğu ile büyük ölçüde karmaşıklaşır. Yine, başlangıçta Emmons[23] tarafından tasarlanan fare geçiş prosedürü kullanılmalıdır. Topraktan H. capsulatum'un tespiti için doğrudan bir PCR tekniği yayınlanmıştır.[24] Yukarıda belirtildiği gibi, H. capsulatum'un özellikle küçük çocuklarda, kuş veya yarasa dışkılarıyla kontamine olmuş alanlarda çalışan kişilerde, kontamine alanlardan çıkan inşaat tozuna maruz kalan kişilerde, bağışıklığı baskılanmış hastalarda ve amfizem hastalarında ortaya çıkma olasılığı yüksektir. Mikrobik etkenin kirlenmiş topraklardan arındırılmasında toksik fümigantların kullanımı sınırlı etkinliğe sahiptir.[25]
Ek resimler
 H. capsulatum. Methenamine gümüş boyası tutulumu
H. capsulatum. Methenamine gümüş boyası tutulumu Histoplasma. PAS diastaz tutulumu
Histoplasma. PAS diastaz tutulumu Granulom içerisinde birHistoplasma, PAS +
Granulom içerisinde birHistoplasma, PAS + Granulom içerisinde birHistoplasma, GMS +
Granulom içerisinde birHistoplasma, GMS +
Kaynakça
- ^ Chiller, Tom M. "CDC Yellow Book: CDC Health Information for International Travel". wwwnc.cdc.gov (İngilizce). 16 Mayıs 2020 tarihinde kaynağından arşivlendi.
- ^ a b c d "Preventing Deaths from Histoplasmosis | Fungal Diseases | CDC". www.cdc.gov (İngilizce). Hastalık Kontrol ve Korunma Merkezleri. 24 Ocak 2019. 9 Ekim 2014 tarihinde kaynağından arşivlendi.
- ^ Untereiner, W.A.; Scott, J.A.; Naveau, F.A.; Bachewich, J. (2002). "Phylogeny of Ajellomyces, Polytolypa and Spiromastix (Onygenaceae) inferred from rDNA sequence and non-molecular data". Studies in Mycology. 47: 25–35.
- ^ Untereiner, Untereiner (Temmuz 2004). "The Ajellomycetaceae, a New Family of Vertebrate-Associated Onygenales". Mycologia. 96 (4). s. 812. doi:10.2307/3762114.
- ^ Karimi, Karimi (1 Aralık 2002). "Differences in histoplasmosis in patients with acquired immunodeficiency syndrome in the United States and Brazil". The Journal of infectious diseases. 186 (11). ss. 1655-60. doi:10.1086/345724. PMID 12447743.
- ^ a b c Kasuga, Kasuga (Aralık 2003). "Phylogeography of the fungal pathogen Histoplasma capsulatum". Molecular ecology. 12 (12). ss. 3383-401. doi:10.1046/j.1365-294x.2003.01995.x. PMID 14629354.
- ^ a b c d e f g Chung, Kwon; June, K.; Bennet, Joan E. (1992). Medical mycology. Lea & Febiger. ISBN 978-0812114638.
- ^ Chamany, Chamany (Ekim 2004). "A large histoplasmosis outbreak among high school students in Indiana, 2001". The Pediatric infectious disease journal. 23 (10). ss. 909-14. doi:10.1097/01.inf.0000141738.60845.da. PMID 15602189.
- ^ Stobierski, Stobierski (Mayıs 1996). "Outbreak of histoplasmosis among employees in a paper factory--Michigan, 1993". Journal of clinical microbiology. 34 (5). ss. 1220-3. PMID 8727906.
- ^ GUY, GUY (Şubat 1949). "Histoplasmin sensitivity; preliminary observations in a group of school children in the Province of Quebec". Canadian journal of public health = Revue canadienne de sante publique. 40 (2). ss. 68-71. PMID 18113223.
- ^ a b Leznoff, Leznoff (Ağustos 1969). "The focal distribution of histoplasmosis in Montreal". Canadian journal of public health = Revue canadienne de sante publique. 60 (8). ss. 321-5. PMID 5806145.
- ^ a b MacEachern, MacEachern (1970). "Histoplasmin sensitivity in McGill University students". Canadian journal of public health = Revue canadienne de sante publique. 62 (5). ss. 415-22. PMID 5137623.
- ^ a b Haggar, R.A; Brown, E.L.; Toplack, N.J. (1957). "Histoplasmosis in South Western Ontario". Canadian Medical Association Journal. 77: 855–861.
- ^ Rostocka, Rostocka (Eylül 1966). "Histoplasmin skin sensitivity in Nova Scotia". Canadian journal of public health = Revue canadienne de sante publique. 57 (9). ss. 413-8. PMID 5981243.
- ^ GUY, GUY (Temmuz 1949). "Histoplasmin sensitivity; a brief study of the incidence of hypersensitivity to histoplasmin in an Indian tribe of northern Quebec". Canadian journal of public health = Revue canadienne de sante publique. 40 (7). ss. 306-9. PMID 18133141.
- ^ Schaefer, Schaefer (Eylül 1966). "Pulmonary miliary calcification and histoplasmin sensitivity in Canadian eskimos". Canadian journal of public health = Revue canadienne de sante publique. 57 (9). ss. 410-8. PMID 5977447.
- ^ Anderson, Anderson (Ocak 2006). "Histoplasmosis cluster, golf course, Canada". Emerging infectious diseases. 12 (1). ss. 163-5. doi:10.3201/eid1201.051083. PMID 16494738.
- ^ a b c Kauffman, Kauffman (Ocak 2007). "Histoplasmosis: a clinical and laboratory update". Clinical microbiology reviews. 20 (1). ss. 115-32. doi:10.1128/CMR.00027-06. PMID 17223625.
- ^ Hajjeh, Hajjeh (Ağustos 1995). "Disseminated histoplasmosis in persons infected with human immunodeficiency virus". Clinical infectious diseases : an official publication of the Infectious Diseases Society of America. Cilt 21 Suppl 1. ss. S108-10. doi:10.1093/clinids/21.supplement_1.s108. PMID 8547497.
- ^ a b {{kitap kaynağı |soyadı1=Rippon |ad1=John Wİllard |başlık=Medical mycology : the pathogenic fungi and the pathogenic actinomycetes |yıl=1988 |url=https://archive.org/details/medicalmycologyp0000ripp |yayıncı=W.B. Saunders Co |isbn=978-0721624440 |basım=3.3
- ^ Waldman, Waldman (Ocak 1983). "A winter outbreak of acute histoplasmosis in northern Michigan". American journal of epidemiology. 117 (1). ss. 68-75. doi:10.1093/oxfordjournals.aje.a113517. PMID 6823954.
- ^ LEZNOFF, LEZNOFF (28 Kasım 1964). "HISTOPLASMOSIS IN MONTREAL DURING THE FALL OF 1963, WITH OBSERVATIONS ON ERYTHEMA MULTIFORME". Canadian Medical Association journal. Cilt 91. ss. 1154-60. PMID 14226089.
- ^ EMMONS, EMMONS (Temmuz 1961). "Isolation of Histoplasma capsulatum from soil in Washington. D.C.". Public health reports (Washington, D.C. : 1896). Cilt 76. ss. 591-5. PMID 13696714.
- ^ Reid, Reid (Ağustos 1999). "Direct detection of Histoplasma capsulatum in soil suspensions by two-stage PCR". Molecular and cellular probes. 13 (4). ss. 269-73. doi:10.1006/mcpr.1999.0247. PMID 10441199.
- ^ Ajello, L.; R., J. (1983). Occupational mycoses. Philedelphia: Lea & Febiger. ISBN 9780812108859.