
İnsan papilloma virüsü, insan papilloma virüs ya da human papillomavirus papillomavirus ailesine mensup, deri ve mukozal yüzeylerdeki bazal epitelyal tabaka hücrelerini enfekte eden bir DNA virüsüdür ve neden olduğu HPV enfeksiyonu, dünyada cinsel yolla bulaşan en yaygın hastalıktır.

Aşı, belirli bir bulaşıcı veya malign hastalığa karşı aktif kazanılmış bağışıklık sağlayan biyolojik bir preparattır. Aşıların güvenliği ve etkinliği geniş çapta incelenmiş ve doğrulanmıştır. Bir aşı tipik olarak hastalığa neden olan bir mikroorganizmaya benzeyen bir ajan içerir ve genellikle mikrobun zayıflatılmış veya öldürülmüş formlarından, toksinlerinden veya yüzey proteinlerinden yapılır. Vücudun bağışıklık sistemi ajanı bir tehdit olarak tanır, yok eder ve bu sayede gelecekte karşılaşabileceği bu ajanla ilişkili mikroorganizmaları daha fazla tanır ve yok eder.

Aşılama, bağışıklık sisteminin bir hastalığa karşı bağışıklık geliştirmesine yardımcı olmak için bir aşının uygulanmasıdır. Aşılar zayıflatılmış, canlı veya öldürülmüş halde bir mikroorganizma veya virüs ya da organizmadan alınan proteinler veya toksinler içerir. Vücudun adaptif bağışıklığını uyararak, bulaşıcı bir hastalıktan kaynaklanan hastalıkları önlemeye yardımcı olurlar. Bir nüfusun yeterince büyük bir yüzdesi aşılandığında, sürü bağışıklığı ortaya çıkar. Sürü bağışıklığı, bağışıklık sistemi baskılanmış - zayıflatılmış bir versiyonu bile kendilerine zarar vereceği için aşı olamayan - kişileri korur. Aşılamanın etkinliği geniş çapta incelenmiş ve doğrulanmıştır. Aşılama, bulaşıcı hastalıkların önlenmesinde en etkili yöntemdir; çiçek hastalığının dünya çapında ortadan kaldırılmasından ve çocuk felci ve tetanos gibi hastalıkların dünyanın büyük bir kısmından yok edilmesinden büyük ölçüde aşılama sayesinde sağlanan yaygın bağışıklık sorumludur. Bununla birlikte, Amerika'daki kızamık salgınları gibi bazı hastalıklarda, 2010'larda nispeten düşük aşılama oranları nedeniyle - kısmen aşı tereddütlerine atfedilen - artan vakalar görmüştür. Dünya Sağlık Örgütüne göre aşılama sayesinde yılda 3,5-5 milyon ölüm önlenmektedir.
Kabakulak aşısı, kabakulak hastalığını güvenli bir şekilde önler. Çoğunluğa uygulandığında toplum çapında komplikasyonları azaltır. Toplumun % 90'ı aşılandığında, aşının etkinliğinin % 85 düzeyinde olduğu tahmin edilmektedir. Uzun vadede önlemek için iki doz gereklidir. İlk dozun 12 - 18 aylık iken verilmesi önerilir. İkinci doz ise genellikle 2- 6 yaşları arasında verilir. Halihazırda bağışık olmayanlarda hastalıktan sonra kullanılması yararlıdır.
Kolera aşıları, kolerayı önlemede etkili aşılardır. İlk altı ayda yaklaşık %85, ilk yılda ise %50–60 etkilidir. İki yıldan sonra etkinlik oranı %50'nin altına düşer. Toplumun önemli bir bölümü aşılandığında, bağışık olmayanlar arasında da toplum düzeyinde bağışıklık oluşabilir. Dünya Sağlık Örgütü yüksek risk altındaki kişilerde diğer tedbirlerle birlikte kullanılmasını önermektedir. Genellikle günde iki veya üç doz ağızdan alınarak kullanılması önerilir. Dünyanın bazı bölgelerinde enjekte edilebilir şekilleri mevcuttur fakat kullanılabilirliği azdır.

Kızamık aşısı, kızamık hastalığına yakalanmaya karşı koruyan aşıdır. Tek bir dozdan sonra bağışıklık geliştirmeyenlerin neredeyse tamamı ikinci bir dozdan sonra bağışıklık geliştirir. Bir toplumda aşılanma oranı %92'den fazla olduğunda, kızamık salgınları tipik olarak artık meydana gelmez; ancak aşılanma oranı azalırsa tekrar ortaya çıkabilir. Aşının etkinliği uzun yıllar sürer. Zaman içinde daha az etkili olup olmadığı belirsizdir. Aşı, kızamığa maruz kaldıktan sonraki birkaç gün içinde yapılırsa da kızamığa karşı koruma sağlayabilir.
Bu, profilaktik insan aşılarının geliştirilmesinin bir zaman çizelgesidir. Erken aşılar, geliştirme veya testin ilk yılına göre listelenebilir, ancak daha sonraki girişler genellikle aşının denemeleri tamamladığı ve piyasaya sürüldüğü yılı gösterir. Aşağıda listelenen hastalıklar için aşılar bulunmasına rağmen, dünya çapında sadece çiçek hastalığı ortadan kaldırılmıştır. Aşıyla önlenebilir diğer hastalıklar her yıl milyonlarca ölüme neden olmaya devam ediyor. Şu anda, çocuk felci ve kızamık, dünya çapında aktif şekilde ortadan kaldırılmaya çalışılan hastalıklardır.

İnaktif aşı, kültürde yetiştirilen ve daha sonra hastalık üretme kapasitesini yok etmek için öldürülen virüs partikülleri, bakteriler veya diğer patojenlerden oluşan bir aşıdır. Buna karşılık, canlı aşılar hâlâ canlı olan patojenleri kullanır. İnaktif aşılar için patojenler kontrollü koşullar altında yetiştirilir ve enfektiviteyi azaltmak ve böylece aşıdan kaynaklanan enfeksiyonu önlemek için bir araç olarak öldürülür.
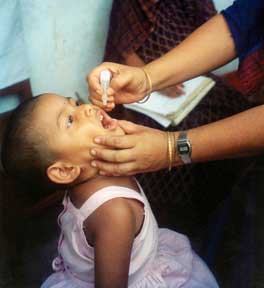
Çocuk felci aşıları, poliomyeliti önlemek için kullanılan aşılardır. İki türü kullanılmaktadır: enjeksiyon yoluyla verilen inaktive edilmiş bir poliovirüs (IPV) ve ağız yoluyla verilen zayıflatılmış bir poliovirüs (OPV). Dünya Sağlık Örgütü (DSÖ) tüm çocukların çocuk felcine karşı tam olarak aşılanmasını önermektedir. Bu iki aşı, çocuk felcini dünyanın büyük bir bölümünden ortadan kaldırmış ve her yıl bildirilen vaka sayısını 1988'de tahmini 350.000'den 2018'de 33'e düşürmüştür.
Tıbbi terimlerle bir hatırlatma dozu, pekiştirme dozu, takviye dozu veya rapel bir aşının daha önceki (primer) bir dozdan sonra fazladan uygulanmasıdır. İlk bağışıklamadan sonra bir hatırlatma enjeksiyonu veya bir hatırlatma dozu, bağışıklık kazandırıcı antijene yeniden maruz kalmadır. Bu antijene karşı hafıza zamanla azaldıktan sonra, o antijene karşı bağışıklığı tekrar koruyucu seviyelere yükseltmesi amaçlanır. Örneğin, tetanoz aşısı hatırlatıcıları genellikle her 10 yılda bir önerilir; çünkü tetanoza özgü bellek hücreleri işlevlerini kaybeder veya apoptoza uğrar.

Hayvan aşılaması, evcil hayvanların, çiftlik hayvanların veya vahşi hayvanların aşılanmasıdır. Uygulama veteriner tıp ile bağlantılıdır. İlk hayvan aşısı 1879'da Louis Pasteur tarafından tavuk kolerası için icat edildi. Bu tür aşıların üretimi bireylerin, hükûmetin ve şirketlerin ekonomik zorluklarıyla ilgili sorunlarla karşılaşmaktadır. Hayvan aşılarının düzenlenmesi, insan aşılarının düzenlenmesine göre daha azdır. Aşılar, geleneksel ve yeni nesil aşılar olarak ikiye ayrılır. Hayvan aşılarının, bulaşıcı hayvan hastalıklarını kontrol etmenin en uygun maliyetli ve en sürdürülebilir yöntemler olduğu bilinmektedir. 2017 yılında veteriner aşı endüstrisi 7 milyar ABD doları değerindeydi ve 2024 yılında 9 milyar ABD dolarına ulaşacağı tahmin ediliyor.
İnsan papilloma virüsü (HPV) aşıları, belirli insan papilloma virüsü (HPV) türlerinin neden olduğu enfeksiyonu önleyen aşılardır. Mevcut HPV aşıları, iki, dört veya dokuz tip HPV'ye karşı koruma sağlar. Tüm HPV aşıları, en büyük rahim ağzı kanseri riskine neden olan en az HPV tip 16 ve 18'e karşı koruma sağlar. HPV aşılarının rahim ağzı kanserinin %70'ini, anal kanserin %80'ini, vajina kanserinin %60'ını, vulva kanserinin %40'ını önleyebileceği ve HPV pozitif orofaringeal kanserlerin önlenmesinde %90'dan fazla etkinlik gösterdiği tahmin edilmektedir. Ayrıca HPV tiplerine karşı koruma sağlayan dörtlü ve nonvalan aşılar ile bazı genital siğilleri önlerler. HPV-6 ve HPV-11 daha fazla koruma sağlar.
Boğmaca aşısı, boğmacaya karşı koruyan bir aşıdır. İki ana tip vardır: tam hücre aşıları ve aselüler aşılar. Tüm hücre aşısı yaklaşık %78, aselüler ise %71-85 etkilidir. Aselüler aşılarda daha hızlı bir azalma ile aşıların etkinliğinin aşılamadan sonra yılda %2 ila %10 arasında düştüğü görülmektedir. Aşı sadece tetanos ve difteri aşıları ile kombinasyon halinde mevcuttur. Boğmaca aşısının 2002 yılında 500.000'den fazla hayat kurtardığı tahmin edilmektedir.

Veba aşısı, vebayı önlemek için Yersinia pestis'e karşı kullanılan bir aşıdır. İnaktif bakteri aşıları 1890'dan beri kullanılmaktadır, ancak pnömonik vebaya karşı daha az etkilidir, bu nedenle hastalığı önlemek için canlı, zayıflatılmış aşılar ve rekombinant protein aşıları geliştirilmiştir.
Hib aşısı olarak da bilinen Haemophilus influenzae tip B aşısı, Haemophilus influenzae tip b (Hib) enfeksiyonunu önlemek için kullanılan bir aşıdır. Bunu rutin bir aşı olarak dahil eden ülkelerde, ciddi Hib enfeksiyonlarının oranları %90'dan fazla azalmıştır. Bu nedenle menenjit, zatürre ve epiglottit oranında azalmaya neden olmuştur.
Kızamıkçık aşısı kızamıkçığı önlemek için kullanılan bir aşıdır. Etkililik, tek bir dozdan yaklaşık iki hafta sonra başlar ve insanların yaklaşık %95'i bağışıklık kazanır. Bağışıklama oranlarının yüksek olduğu ülkelerde artık kızamıkçık veya konjenital kızamıkçık sendromu vakaları görülmemektedir. Bir popülasyonda çocukluk döneminde aşılama düzeyi düşük olduğunda, daha fazla kadının aşı olmadan veya hastalığa maruz kalmadan çocuk doğurma yaşına gelmesi nedeniyle konjenital kızamıkçık oranlarının artması mümkündür. Bu nedenle insanların %80’inden fazlasının aşı olması önemlidir. Kızamıkçık içeren aşıların kullanıma sunulmasıyla kızamıkçık 2020 ortası itibarıyla 81 ülkede ortadan kaldırılmıştır.

Bir aşı dozu, çok azı aktif bileşen olan immünojen olan birçok bileşen içerir. Tek bir dozda sadece nanogram virüs partikülleri veya mikrogram bakteri polisakkaritleri bulunabilir. Bir aşı enjeksiyonu, ağızdan damla veya burun spreyi çoğunlukla sudur. Bağışıklık yanıtını güçlendirmek, güvenliği sağlamak veya depolamaya yardımcı olmak için diğer bileşenler eklenir ve üretim sürecinden arta kalan çok az miktarda malzeme bulunur. Çok nadiren, bu malzemeler kendilerine karşı çok hassas olan kişilerde alerjik reaksiyona neden olabilir.
Terapötik aşı, bir hastalık veya enfeksiyon meydana geldikten sonra uygulanan bir aşıdır. Terapötik aşı, bir enfeksiyonla savaşmak için hastanın bağışıklık sistemini harekete geçirerek çalışır. Terapötik bir aşı, profilaktik bir aşıdan farklıdır; profilaktik aşılar bireylere enfeksiyon veya hastalıktan kaçınmak için bir önlem olarak uygulanırken, terapötik aşılar birey hastalık veya enfeksiyondan zaten etkilendikten sonra uygulanır. Terapötik aşı, vücudu gelecekteki hastalıklara ve enfeksiyonlara karşı korumak için bağışıklık kazandırmak yerine vücuttaki mevcut bir enfeksiyonla savaşır.
Kanser aşısı, mevcut kanseri tedavi eden ya da kanser gelişimini önleyen bir aşıdır. Mevcut kanseri tedavi eden aşılar, terapötik kanser aşıları veya tümör antijen aşıları olarak bilinir. Aşıların bazıları "otolog" olup, hastadan alınan örneklerden hazırlanır ve o hastaya özgüdür.

Konjuge aşı, zayıf bir antijeni taşıyıcı olarak güçlü bir antijenle birleştiren ve böylece bağışıklık sisteminin zayıf antijene karşı daha güçlü bir yanıt vermesini sağlayan bir alt ünite aşı türüdür.










