Clostridioides difficile enfeksiyonu
| Clostridioides difficile enfeksiyonu | |
|---|---|
| Diğer adlar | C. difficile ilişkili ishal (CDİİ), Clostridium difficile enfeksiyonu, C. difficile koliti |
 | |
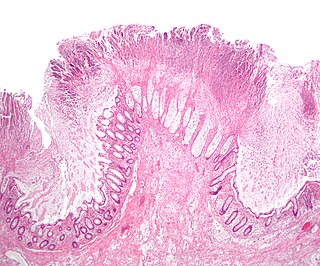
| Pseudomembranöz kolit gösteren patolojik örnek | |
| Uzmanlık | Enfeksiyon hastalıkları |
| Belirtiler | İshal, ateş, mide bulantısı, karın ağrısı[1] |
| Komplikasyon | Psödomembranöz kolit, toksik megakolon, kolon perforasyonu, sepsis[1] |
| Nedenleri | Fekal-oral yolla yayılan Clostridioides difficile[2] |
| Risk faktörü | Antibiyotikler, proton pompası inhibitörleri, hastaneye yatış, diğer sağlık sorunları, ileri yaş[1] |
| Tanı | Dışkı kültürü, bakterinin DNA'sı veya toksinleri için test[1] |
| Korunma | El yıkama, hastanede terminal odası temizliği[2] |
| Tedavi | Metronidazol, vankomisin, fidaksomisin, fekal mikrobiyota nakli[1][3] |
| Sıklık | 453.000 (ABD 2011)[2][4] |
| Ölüm | 29.000 (ABD)[2][4] |
Clostridium difficile enfeksiyonu olarak da bilinen Clostridioides difficile enfeksiyonu[5] (CDI veya C-diff), spor oluşturan bakteri Clostridioides difficile'ye bağlı semptomatik bir enfeksiyondur.[6] Belirtileri arasında sulu ishal, ateş, bulantı ve karın ağrısı yer alır.[1] Antibiyotikle ilişkili ishal vakalarının yaklaşık %20'sini oluşturur.[1] Antibiyotikler bağırsak mikrobiyotasında zararlı değişikliklere katkıda bulunabilir; özellikle kısa zincirli yağ asidi emilimini azaltarak ozmotik veya sulu ishale neden olurlar.[7] Komplikasyonlar arasında psödomembranöz kolit, toksik megakolon, kolon perforasyonu ve sepsis yer alabilir.[1]
Clostridioides difficile enfeksiyonu dışkıda bulunan bakteri sporları ile yayılır.[1] Yüzeyler sporlarla kontamine olabilir ve daha fazla yayılma sağlık çalışanlarının elleri aracılığıyla gerçekleşir.[1] Enfeksiyon için risk faktörleri arasında antibiyotik veya proton pompası inhibitörü kullanımı, hastaneye yatış, hipoalbüminemi,[8] diğer sağlık sorunları ve ileri yaş yer almaktadır.[1] Teşhis dışkı kültürü veya bakterinin DNA'sı ya da toksinleri için yapılan testlerle konur.[1] Bir kişinin testi pozitif çıkarsa ancak semptomları yoksa, durum bir enfeksiyondan ziyade C. difficile kolonizasyonu olarak bilinir.[1]
Önleme çabaları arasında hastanelerde terminal oda temizliği, antibiyotik kullanımının sınırlandırılması ve hastanelerde el yıkama kampanyaları yer almaktadır.[2] Alkol bazlı el dezenfektanı etkili görünmemektedir. Antibiyotiklerin kesilmesi, enfekte olanların yaklaşık %20'sinde semptomların üç gün içinde düzelmesiyle sonuçlanabilir.[1]
Metronidazol, vankomisin veya fidaksomisin antibiyotikleri enfeksiyonu tedavi edecektir.[1][3] Tedaviden sonra, semptomlar düzeldiği sürece yeniden test yapılması önerilmez, çünkü kişi genellikle kolonize kalabilir.[1] İnsanların %25'ine kadarında nüksler bildirilmiştir.[9] Bazı geçici kanıtlar fekal mikrobiyota transplantasyonu ve probiyotiklerin nüks riskini azaltabileceğini göstermektedir.[2][10]
C. difficile enfeksiyonları dünyanın her bölgesinde görülmektedir.[11] Amerika Birleşik Devletleri'nde 2011 yılında yaklaşık 453.000 vaka meydana gelmiş ve 29.000 ölümle sonuçlanmıştır.[2][4] Küresel hastalık oranları 2001 ve 2016 yılları arasında artmıştır.[2][11] C. difficile enfeksiyonları kadınlarda erkeklerden daha sık görülür.[2] Bakteri 1935 yılında keşfedilmiş ve 1978 yılında hastalığa neden olduğu bulunmuştur.[11] Hastanede yatan yetişkinlerde Clostridioides difficile enfeksiyonuna atfedilebilir maliyetler 4500 ila 15.000 $ arasında değişmektedir.[12] Amerika Birleşik Devletleri'nde, sağlık hizmeti ile ilişkili enfeksiyonlar her yıl bakım maliyetini 1,5 milyar ABD doları artırmaktadır.[13] C. difficile yaygın bir sağlık hizmeti ilişkili enfeksiyon olmasına rağmen, enfeksiyonların en fazla %30'u hastaneler içinde bulaşmaktadır.[14] Enfeksiyonların büyük çoğunluğu, ilaçların ve yakın geçmişte geçirilmiş ishalli hastalıkların (örn. aşırı müshil kullanımı veya Salmonelloz'a bağlı gıda zehirlenmesi) kolonizasyon riskini artırdığı düşünülen hastane dışında edinilmektedir.[15]
Belirtiler ve semptomlar
CDI'nın belirti ve semptomları hafif ishalden hayatı tehdit eden ciddi kolon iltihabına kadar değişir.[16]
Yetişkinlerde, bir klinik tahmin kuralı en iyi belirtilerin belirgin ishal ("24 saatlik periyotta üçten fazla kısmen oluşmuş veya sulu dışkının yeni başlaması"), yakın zamanda antibiyotiğe maruz kalma, karın ağrısı, ateş (40,5 °C'ye kadar) ve dışkıda at gübresine benzeyen belirgin bir kötü koku olduğunu bulmuştur.[17] Bir hastane popülasyonunda, önceden antibiyotik tedavisi artı ishal veya karın ağrısı %86'lık bir duyarlılığa ve %45'lik bir özgüllüğe sahipti.[18] Pozitif sitotoksin testlerinin prevalansının %14 olduğu bu çalışmada, pozitif prediktif değer %18 ve negatif prediktif değer %94'tür.
Çocuklarda CDI'nın en yaygın belirtisi, iki veya daha fazla gün boyunca günde en az üç bağırsak hareketi ile birlikte sulu ishaldir ve buna ateş, iştahsızlık, mide bulantısı ve/veya karın ağrısı eşlik edebilir.[19] Şiddetli enfeksiyonu olanlarda ayrıca kolonda ciddi iltihaplanma gelişebilir ve ishal çok az olabilir veya hiç olmayabilir.[]
Neden
C. difficile bakterisi ile enfeksiyon, C. difficile ishalinden sorumludur.

C. difficile


Clostridia'lar anaerobik hareketli bakterilerdir, doğada her yerde bulunurlar ve özellikle toprakta yaygındırlar. Mikroskop altında, terminal uçlarında bir çıkıntı bulunan uzun, düzensiz (genellikle davul tokmağı veya iğ şeklinde) hücreler olarak görünürler. Gram boyama altında, C. difficile hücreleri gram pozitiftir ve oksijen yokluğunda insan vücut sıcaklıklarında kanlı agarda optimum büyüme gösterir. Bakteri strese girdiğinde, aktif bakterilerin tolere edemediği aşırı koşulları tolere edebilen sporlar üretir.[20]
C. difficile insan kolonunda belirti vermeden kolonize olabilir; demografik özelliklere göre önemli ölçüde değişmekle birlikte yetişkin nüfusun yaklaşık %2-5'i taşıyıcıdır.[20] Kolonizasyon riski, ilgisiz ishalli hastalık öyküsü ile ilişkilendirilmiştir (örn. laksatif kullanımı ve Salmonelloz veya Vibrio cholerae enfeksiyonuna bağlı gıda zehirlenmesi).
Patojenik C. difficile suşları birden fazla toksin üretir.[21] En iyi karakterize edilenler enterotoksin (Clostridioides difficile toksin A) ve sitotoksindir (Clostridioides difficile toksin B), her ikisi de enfekte kişilerde ishal ve enflamasyona neden olabilir, ancak göreceli katkıları tartışılmaktadır.[20] Toksin A ve B, GTPazların Rho ailesini hedef alan ve etkisiz hale getiren glukoziltransferazlardır. Toksin B (sitotoksin), düşük moleküler kütleli GTP-bağlayıcı Rho proteinlerinin ADP-ribozilasyonundaki azalma ile ilişkili bir mekanizma ile aktin depolimerizasyonunu indükler.[22] Başka bir toksin olan ikili toksin de tanımlanmıştır, ancak hastalıktaki rolü tam olarak anlaşılamamıştır.[23]
CDI'ların antibiyotik tedavisi, hem antibiyotik direnci hem de bakterinin fizyolojik faktörleri (spor oluşumu, psödomembranın koruyucu etkileri) nedeniyle zor olabilir.[20] Kuzey Amerika'da coğrafi olarak dağınık salgınlara neden olduğu söylenen, siprofloksasin ve levofloksasin gibi florokinolon antibiyotiklere dirençli yeni ve oldukça toksik bir C. difficile türünün ortaya çıkışı 2005 yılında bildirilmiştir.[24] Atlanta'daki ABD Hastalık Kontrol ve Korunma Merkezleri, virülansı artmış, antibiyotiklere dirençli ya da her ikisine birden sahip bir salgın türünün ortaya çıkabileceği konusunda uyarıda bulunmuştur.[25]
C. difficile insandan insana fekal-oral yolla bulaşır. Organizma, alkol bazlı el temizleyicileri veya rutin yüzey temizliği tarafından öldürülmeyen ısıya dayanıklı sporlar oluşturur. Böylece bu sporlar klinik ortamlarda uzun süre hayatta kalır. Bu nedenle bakteri neredeyse her yüzeyden kültürlenebilir. Sporlar yutulduktan sonra, asit dirençleri mideden zarar görmeden geçmelerini sağlar. Safra asitlerine maruz kaldıklarında çimlenir ve kolonda vejetatif hücreler halinde çoğalırlar. Bağırsak ortamında safra asidi deoksikolik asidin varlığı, C. difficile biyofilm oluşumunun indüksiyonunu teşvik edebilir.[26] Antibiyotik kullanımı veya ishalli hastalık nedeniyle gastrointestinal rahatsızlık öyküsü olmayan kişilerin C. difficile ile kolonize olma olasılığı daha düşüktür.[15]
2005 yılında moleküler analiz, restriksiyon endonükleaz analizi ile grup BI, darbeli alan jel elektroforezi ile Kuzey Amerika darbe alan tipi NAP1 ve ribotip 027 olarak karakterize edilen C. difficile suş tipinin tanımlanmasına yol açmıştır; farklı terminoloji epidemiyolojik tiplendirme için kullanılan baskın teknikleri yansıtmaktadır. Bu suş C. difficile BI/NAP1/027 olarak adlandırılmaktadır.[27]
Risk faktörleri
Antibiyotikler
C. difficile koliti en güçlü şekilde şu antibiyotiklerin kullanımıyla ilişkilidir: florokinolonlar, sefalosporinler ve klindamisin.[28]
Bazı araştırmalar, çiftlik hayvanlarının yetiştirilmesinde rutin antibiyotik kullanımının C. difficile gibi bakteriyel enfeksiyon salgınlarına katkıda bulunduğunu öne sürmektedir.[29]
Sağlık hizmetleri ortamı
İnsanlar en sık hastanelerde, bakım evlerinde[30] veya diğer tıbbi kurumlarda enfekte olurlar, ancak tıbbi ortamlar dışında enfeksiyon artmaktadır. Bireyler, dışkı ile kirlenmiş nesnelere veya yüzeylere dokunur ve ardından ağızlarına veya mukoza zarlarına dokunurlarsa enfeksiyon geliştirebilirler. Sağlık çalışanları muhtemelen bakteriyi yayabilir veya el teması yoluyla yüzeyleri kirletebilir.[31] Hastanede iki haftaya kadar kalanlarda C. difficile edinme oranının %13, dört haftadan uzun kalanlarda ise %50 olduğu tahmin edilmektedir.[32]
Son bir yıl içinde uzun süreli hastaneye yatış veya huzurevinde ikamet, artan kolonizasyon için bağımsız risk faktörleridir.[33]
Asit baskılama ilaçları
Toplum kaynaklı CDI oranlarındaki artış, mide asidi üretimini baskılayan ilaçların kullanımıyla ilişkilidir: H2-reseptör antagonistleri riski 1,5 kat, proton pompası inhibitörleri ise günde bir kez kullanımda 1,7 kat, günde birden fazla kullanımda ise 2,4 kat artırmıştır.[34][35] Gözlemsel çalışmalarda mide asidi baskılanması kullanımı ile tekrarlayan CDI riskinde de artış bulunmuştur; mide asidi baskılanması kullanılmayan hastalarda tekrarlayan CDI oranı %17,3 iken bu oran %22,1'dir.[36]
İshalli hastalıklar
Yakın zamanda ishalli hastalık öyküsü olan kişiler, müshil kullanımı ve gastrointestinal patojenler de dahil olmak üzere sporlara maruz kaldıklarında C. difficile tarafından kolonize olma riski artmaktadır.[15] Bağırsak hareketliliğini artıran rahatsızlıkların, mevcut diyet şekerlerinin konsantrasyonunu geçici olarak yükselterek C. difficile'nin çoğalmasına ve bağırsakta bir yer edinmesine izin verdiği düşünülmektedir.[37] Tüm kolonizasyon olayları hastalığa yol açmasa da, asemptomatik taşıyıcılar bir seferde yıllarca kolonize kalır.[15] Bu süre zarfında, C. difficile bolluğu günden güne önemli ölçüde değişir ve toplum kaynaklı enfeksiyon oranlarına önemli ölçüde katkıda bulunabilecek artan dökülme dönemlerine neden olur.[15]
Diğer
Bakteriyel besin kaynağı kaybı yoluyla sağlıklı bakterilerin baskılanmasının bir sonucu olarak, uzun süreli elemental diyet kullanımı C. difficile enfeksiyonu gelişme riskini artırır.[38] Düşük serum albümin seviyeleri, C. difficile enfeksiyonunun gelişmesi ve enfekte olduğunda şiddetli hastalık için bir risk faktörüdür.[39][40] Serum albümininin koruyucu etkileri, bu proteinin C. difficile toksin A ve toksin B'yi bağlama ve böylece enterositlere girişi engelleme kabiliyetiyle ilişkili olabilir.[40]
Kronik böbrek hastalığı (KBH), C. difficile enfeksiyonu gelişiminde bir risk faktörü olarak tanımlanmıştır.[41][42] KBH'li hastalar, KBH'si olmayanlara kıyasla hem ilk hem de tekrarlayan enfeksiyon riskinin yanı sıra daha ciddi enfeksiyon olasılığına sahiptir.[43] İnflamatuar bağırsak hastalığı olan hastalar da enfeksiyon açısından daha yüksek risk altındadır ve yakın zamanda yapılan bir çalışma, İBH semptomları tarafından maskelenen aralıklı C. difficile enfeksiyonuna sahip olabileceklerini ve hastalık aktivitesinde değişiklik olan hastalarda testin dikkate alınması gerektiğini göstermektedir.[44]
Patofizyoloji
Geniş spektrumlu penisilinler/sefalosporinler, florokinolonlar ve klindamisin dahil olmak üzere sistemik antibiyotiklerin kullanımı, bağırsağın normal mikrobiyotasının değişmesine neden olur. Özellikle, antibiyotik bağırsaktaki diğer rakip bakterileri öldürdüğünde, kalan bakteriler alan ve besin için daha az rekabete sahip olacaktır. Net etki, bazı bakterilerin normalden daha fazla büyümesine izin vermektir. C. difficile bu tür bakterilerden biridir. C. difficile bağırsakta çoğalmanın yanı sıra toksin de üretir. Toksin A veya toksin B olmadan C. difficile bağırsakta kolonize olabilir, ancak psödomembranöz kolite neden olması olası değildir.[45] Şiddetli enfeksiyonla ilişkili kolit, enflamatuar hücreler, fibrin ve nekrotik hücrelerin viskoz bir koleksiyonundan oluşan "psödomembran" ile enflamatuar reaksiyonun bir parçasıdır.[20]
Tanı
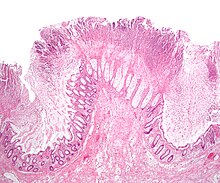


C. difficile toksinlerini tespit etmeye yönelik testlerin ortaya çıkmasından önce, tanı çoğunlukla kolonoskopi veya sigmoidoskopi ile konulmaktaydı. Kolon veya rektum mukozasında "psödomembranların" görülmesi oldukça düşündürücüdür, ancak durumun tanısı değildir.[46] Psödomembranlar, iltihaplı döküntülerden ve beyaz kan hücrelerinden oluşan bir eksudadan meydana gelir. Kolonoskopi ve sigmoidoskopi hala kullanılıyor olsa da, artık C. difficile toksinlerinin varlığı için dışkı testi sıklıkla ilk basamak tanı yaklaşımıdır. Genellikle sadece iki toksin için test yapılır - toksin A ve toksin B - ancak organizma başka toksinler de üretir. Bu test %100 doğru değildir ve tekrarlanan testlerde bile önemli bir yanlış negatiflik oranı vardır.[47]
Sınıflandırma
CDI, kreatinin ve beyaz kan sayımı parametrelerine bağlı olarak ciddi olmayan CDI, ciddi CDI ve fulminan CDI olarak sınıflandırılabilir.[48]
Sitotoksisite deneyi
C. difficile toksinleri hücre kültüründe sitopatik etkiye sahiptir ve spesifik antiserumlarla gözlenen herhangi bir etkinin nötralizasyonu, yeni CDI tanı tekniklerini araştıran çalışmalar için pratik altın standarttır.[20] Organizmaların seçici besiyerlerinde kültüre edildiği ve toksin üretimi açısından test edildiği toksijenik kültür, yavaş ve emek yoğun olmasına rağmen altın standart olmaya devam etmektedir ve en hassas ve spesifik testtir.[49]
Toksin ELISA
Toksin A veya B (veya her ikisi) için enzime bağlı immünosorbent testi (ELISA) ile A ve B toksinlerinin değerlendirilmesi, tespit testlerine bağlı olarak %63-99 duyarlılık ve %93-100 özgüllüğe sahiptir.[47]
Daha önce uzmanlar, ilk testler negatif çıkarsa hastalığı ekarte etmek için en fazla üç dışkı örneği gönderilmesini tavsiye ediyordu, ancak kanıtlar aynı ishal atağı sırasında tekrarlanan testlerin sınırlı bir değeri olduğunu ve tavsiye edilmemesi gerektiğini göstermektedir.[50] C. difficile toksini, tedavinin etkili olması halinde daha önce enfekte olmuş birinin dışkısından temizlenmelidir. Birçok hastane yalnızca yaygın toksin A için test yapmaktadır. Ancak artık birçok hastanede yalnızca B toksinini ifade eden suşlar mevcuttur, bu nedenle her iki toksin için de test yapılmalıdır.[51][52] Her iki toksin için de test yapılmaması laboratuvar sonuçlarının alınmasında gecikmeye yol açabilir ve bu da genellikle hastalığın uzamasına ve kötü sonuçlara neden olur.[]
Diğer dışkı testleri
Dışkı lökosit ölçümleri ve dışkı laktoferrin seviyeleri de tanı testleri olarak önerilmiştir, ancak sınırlı tanısal doğruluğa sahip olabilirler.[53]
Polimeraz zincir reaksiyonu (PCR)
Dışkı örneklerinin gerçek zamanlı polimeraz zincir reaksiyonu ile test edilmesi, C. difficile'yi zamanın yaklaşık %93'ünde tespit edebilmekte ve pozitif olduğunda zamanın yaklaşık %3'ünde yanlış pozitif olmaktadır.[54] Bu, sitotoksijenik kültür veya hücre sitotoksisite testinden daha doğrudur.[54] Bir diğer faydası da sonucun üç saat içinde elde edilebilmesidir.[54] Dezavantajları arasında daha yüksek maliyet ve testin toksinin kendisini değil sadece toksin genini araması yer almaktadır.[54] Sonuncusu, test onaylanmadan kullanılırsa aşırı teşhisin ortaya çıkabileceği anlamına gelir.[54] Tekrarlanan testler yanıltıcı olabilir ve yeni semptomları olmayan kişilerde numunelerin yedi günde bir defadan fazla test edilmesinin yararlı bilgiler sağlaması pek olası değildir.[55] Tarama özgüllüğü, asemptomatik enfeksiyondan kaynaklanan çok sayıda yanlış pozitif vaka nedeniyle nispeten düşüktür.[47]
Korunma
C. difficile'nin yayılmasını önlemek için insanları özel odalarda barındırarak kendi kendini kontrol altına almak önemlidir.[56] Temas önlemleri C. difficile'nin yayılmasını önlemenin önemli bir parçasıdır. C. difficile antibiyotik kullanmayan kişilerde sıklıkla görülmez, bu nedenle antibiyotik kullanımının sınırlandırılması riski azaltır.[57]
Antibiyotikler
CDI'yı önlemenin en etkili yöntemi uygun antibiyotik reçetelemesidir. CDI'nın en yaygın olduğu hastane ortamında, CDI gelişen çoğu kişi antibiyotiklere maruz kalmaktadır. Uygun antibiyotik reçetelemesi şiddetle tavsiye edilmesine rağmen, yaklaşık %50'sinin uygunsuz olduğu düşünülmektedir. Bu durum hastane, klinik, toplum veya akademik ortam fark etmeksizin tutarlıdır. Hem salgın hem de salgın olmayan bir ortamda antibiyotiklerin sınırlandırılması veya genel olarak gereksiz reçetelerin sınırlandırılmasıyla CDI'da bir azalmanın, CDI'nın azalmasıyla en güçlü şekilde ilişkili olduğu gösterilmiştir. Ayrıca, ilaçlara karşı reaksiyonlar ciddi olabilir: CDI enfeksiyonları, 2011 yılında ABD hastanelerinde görülen advers ilaç olaylarına en sık katkıda bulunan etken olmuştur.[58] Birleşik Krallık'ın bazı bölgelerinde florokinolon antibiyotiklerin daha az kullanılmasının CDI oranlarında azalmaya yol açtığı görülmektedir.[59]
Probiyotikler
Bazı kanıtlar probiyotiklerin enfeksiyonu ve nüksü önlemek için yararlı olabileceğini göstermektedir.[60][61] C. difficile ile bağışıklık sistemi baskılanmamış kişilerde Saccharomyces boulardii ile tedavi de faydalı olabilir.[62][63] Başlangıçta, 2010 yılında, Amerika Bulaşıcı Hastalıklar Derneği komplikasyon riski nedeniyle kullanımlarına karşı tavsiyede bulunmuştur.[60][62] Ancak daha sonraki incelemeler, tedaviyle birlikte yan etkilerde bir artış bulmamıştır ve genel olarak tedavi,[61] C. difficile ile ilişkili ishalin önlenmesinde güvenli ve orta derecede etkili görünmektedir.[64]
Özellikle bir çalışma, probiyotiklerin "koruyucu etkisi" olduğunu, özellikle 3.631 ayakta tedavi gören hastada antibiyotikle ilişkili ishal (AAD) riskini %51 oranında azalttığını ortaya koymuştur, ancak deneklerdeki enfeksiyon türlerinin belirtilmediğine dikkat etmek önemlidir.[65] Yoğurt, tabletler, diyet takviyeleri insanlar için mevcut probiyotiklerin sadece birkaç örneğidir.[]
Enfeksiyon kontrolü
Bu bulaşma riskini en aza indirmek için titiz enfeksiyon protokolleri gereklidir.[66] CDI'lı tek bir kişi için kullanılan eldivenlerin ve kritik olmayan tıbbi cihazların giyilmesi gibi enfeksiyon kontrol önlemleri önlemede etkilidir.[67] Bu, C. difficile'nin hastane ortamında yayılmasını sınırlandırarak işe yarar. Buna ek olarak, su ve sabunla yıkamak sporları kontamine ellerden temizleyecektir, ancak alkol bazlı el ovma maddeleri etkisizdir.[68] Bu önlemler hastanede yatanlar arasında ishal durduktan sonra en az 2 gün boyunca uygulanmaya devam etmelidir.[69]
0,55 sodyum hipoklorit içeren çamaşır suyu mendillerinin sporları öldürdüğü ve bulaşmayı önlediği gösterilmiştir.[70] Kapaklı tuvaletlerin kurulması ve sifon çekmeden önce kapağın kapatılması da bulaşma riskini azaltır.[71]
CDI hastaları, hastanedeyken CDI hastası olan diğer kişilerle birlikte veya tek başlarına odalarda kalmalıdır.[67]
Yaygın hastane dezenfektanları C. difficile sporlarına karşı etkisizdir ve spor oluşumunu teşvik edebilir, ancak çeşitli oksidanlar (örneğin %1 sodyum hipoklorit çözeltisi) sporları hızla yok eder.[72] Tedavi tamamlandıktan sonra bir odayı sterilize etmek için kullanılan hidrojen peroksit buharı (HPB) sistemlerinin enfeksiyon oranlarını düşürdüğü ve başkalarına bulaşma riskini azalttığı gösterilmiştir. HPB kullanımı ile CDI insidansı %53[73] veya %42[74] oranında azalmıştır. Ultraviyole temizlik cihazları ve özellikle taburcu olduktan sonra C. difficile hastalarının odalarını dezenfekte etmeye adanmış kat hizmetleri personeli etkili olabilir.[75]
Tedavi
C. difficile'nin belirti göstermeden taşınması yaygındır. Belirtisi olmayanlarda tedavi tartışmalıdır. Genel olarak, hafif vakalar özel bir tedavi gerektirmez.[3][20] Oral rehidrasyon tedavisi, ishalle ilişkili dehidrasyonun tedavisinde faydalıdır.[]
İlaçlar
C. difficile için birkaç farklı antibiyotik kullanılmakta olup, mevcut ajanlar aşağı yukarı eşit derecede etkilidir.[76]
Ağız yoluyla vankomisin veya fidaksomisin genellikle hafif, orta ve şiddetli enfeksiyonlar için önerilir.[77] Ayrıca, özellikle metronidazol doğum kusurlarına neden olabileceğinden, hamile kadınlar için ilk basamak tedavidir.[78] Tipik olarak 125 mg vankomisin 10 gün boyunca günde dört kez ağız yoluyla alınır.[48][78] Fidaksomisin 10 gün boyunca günde iki kez 200 mg alınır.[48] Kişide ileus gelişirse rektal yoldan da verilebilir.[77]
Fidaksomisin, vankomisin kadar iyi tolere edilir[79] ve daha düşük nüks riskine sahip olabilir.[76] Fidaksomisin hafif ve orta şiddette hastalığı olanlarda vankomisin kadar etkili bulunmuştur ve şiddetli hastalığı olanlarda vankomisinden daha iyi olabilir.[3][80] Fidaksomisin, tekrarlayan enfeksiyonları olan ve diğer antibiyotiklere yanıt vermeyenlerde kullanılabilir.[80] Ağız yoluyla metronidazol (10 gün boyunca günde 3 kez 500 mg[48]), yalnızca etkilenen kişinin birinci basamak tedavilere alerjisi olduğunda, bunları tolere edemediğinde veya bunlara erişimini engelleyen mali zorlukları olduğunda C. difficile enfeksiyonları için alternatif bir tedavi olarak önerilmektedir.[77][81] Fulminan hastalıkta ağızdan vankomisin ve intravenöz metronidazol yaygın olarak birlikte kullanılır.[77]
Loperamid gibi ishali yavaşlatmak veya durdurmak için kullanılan ilaçlar sadece tedaviye başladıktan sonra kullanılabilir.[48]
Bir iyon değiştirici reçine olan kolestiramin, hem toksin A hem de B'yi bağlamada, bağırsak hareketliliğini yavaşlatmada ve dehidrasyonu önlemeye yardımcı olmada etkilidir.[82] Kolestiramin, vankomisin ile birlikte önerilmektedir. Bağışıklık sistemi baskılanmış kişilerde son çare olarak intravenöz immünoglobulin tedavisi uygulanmaktadır.[82] C. difficile toksin A ve C. difficile toksin B'ye karşı monoklonal antikorlar, bezlotoksumab dahil olmak üzere C. difficile enfeksiyonunun nüksetmesini önlemek için onaylanmıştır.[83]
Probiyotikler
Aktif hastalıkların tedavisinde probiyotiklerin kullanımını destekleyen kanıtlar yetersizdir.[62][84][85][86] Araştırmacılar son zamanlarda fekal kaynaklı ürünlere mekanik bir yaklaşım getirmeye başlamıştır. 7α-dehidroksilaz aktivitesine sahip bazı mikropların, C. difficile'yi inhibe eden birincil safra asitlerini ikincil safra asitlerine metabolize edebildiği bilinmektedir. Bu nedenle, bu tür mikropların probiyotikler gibi terapötik ürünlere dahil edilmesi koruyucu olabilir, ancak daha fazla klinik öncesi araştırmaya ihtiyaç vardır.[87]
Fekal mikrobiyota nakli
Dışkı nakli olarak da bilinen fekal mikrobiyota nakli, antibiyotiklerin işe yaramadığı kişilerde kabaca %85 ila %90 oranında etkilidir.[88][89][90] Enfeksiyonun tekrarlayan doğasından sorumlu bakteriyel dengesizliği tersine çevirmek için sağlıklı bir donörün dışkısından elde edilen mikrobiyotanın infüzyonunu içerir.[91] Prosedür, antibiyotikler tarafından yok edilen normal kolonik mikrobiyotayı yeniler ve Clostridioides difficile tarafından kolonizasyona karşı direnci yeniden tesis eder.[92] Yan etkiler, en azından başlangıçta, azdır.[90]
Fekal mikrobiyota, canlı (Rebyota) Kasım 2022'de Amerika Birleşik Devletleri'nde tıbbi kullanım için onaylanmıştır.[93]
Fekal mikrobiyota sporları, canlı (Vowst) Nisan 2023'te Amerika Birleşik Devletleri'nde tıbbi kullanım için onaylanmıştır.[94][95] Ağız yoluyla alınan ilk fekal mikrobiyota ürünüdür.[94] 2023 tarihli bir inceleme makalesinde, tekrarlayan Clostridioides difficile enfeksiyonunda fekal mikrobiyota transplantasyonunun faydalı etkileri tartışılmaktadır.[96]
Cerrahi
Şiddetli C. difficile koliti olanlarda kolektomi sonuçları iyileştirebilir.[97] Ameliyattan ne kadar fayda görüleceğini belirlemek için belirli kriterler kullanılabilir.[98]
Tekrarlayan enfeksiyon
Hastaların %20 ila 30'unda tekrarlayan CDI ortaya çıkmakta ve sonraki her atakta nüks oranları artmaktadır.[99] Klinik ortamlarda, aynı C. difficile suşu ile CDI nüksü olarak gelişen bir nüks ile yeni bir suşun sonucu olan yeniden enfeksiyonu ayırt etmek neredeyse imkansızdır.[] Ancak laboratuvar ortamlarında eşleştirilmiş izolatlar tüm genom dizileme veya çoklu lokus VNTR analizi kullanılarak ayırt edilebilir.[100]
Tekrarlayan C. difficile enfeksiyonu için çeşitli tedavi seçenekleri mevcuttur. Tekrarlayan C. difficile enfeksiyonunun ilk atağı için 2017 IDSA kılavuzları, ilk atak için metronidazol kullanılmışsa 10 gün boyunca günde dört kez 125 mg dozunda oral vankomisin önermektedir. İlk atak için oral vankomisin kullanılmışsa 10-14 gün boyunca günde dört kez 125 mg'lık uzun süreli oral vankomisin puls dozu ve ardından bir azalma (bir hafta boyunca günde iki kez, ardından 2-8 hafta boyunca her iki ila üç günde bir) veya 10 gün boyunca günde iki kez 200 mg fidaksomisin. İkinci bir tekrarlayan atak için IDSA, yukarıda bahsedilen oral vankomisin puls dozunu takiben uzun süreli azaltma; 10 gün boyunca günde dört kez 125 mg oral vankomisin ve ardından 20 gün boyunca günde üç kez 400 mg rifaksimin; 10 gün boyunca günde iki kez 200 mg fidaksomisin veya fekal mikrobiyota nakli gibi seçenekler önermektedir.[81]
Geleneksel antibiyotik rejimleriyle çözülemeyen C. diff enfeksiyonu olan hastalar için fekal mikrobiyom nakli ortalama %90'dan fazla iyileşme oranına sahiptir.[101] 317 hastayı kapsayan bir incelemede, inatçı ve tekrarlayan hastalık vakalarının %92'sinde çözüme yol açtığı gösterilmiştir.[102] Tekrarlayan CDI ile mücadelede bağırsak florasının restorasyonunun çok önemli olduğu açıktır. Etkili antibiyotik tedavisi ile C. difficile azaltılabilir ve doğal mikrobiyal topluluk iyileştikçe zaman içinde doğal kolonizasyon direnci gelişebilir. Bu süreç tamamlanmadan önce yeniden enfeksiyon veya nüks meydana gelebilir. Fekal mikrobiyota nakli, eksik mikrobiyal topluluk üyelerinin doğrudan yerini alarak bu iyileşmeyi hızlandırabilir.[103] Bununla birlikte, insan kaynaklı dışkı maddesinin standardize edilmesi zordur ve bulaşıcı materyal transferi ve bağırsağın yabancı bir dışkı materyali ile aşılanmasının uzun vadeli sonuçları dahil olmak üzere birçok potansiyel riske sahiptir. Sonuç olarak, FMT'nin uzun vadeli etkili sonuçlarını incelemek için daha fazla araştırma yapılması gerekmektedir.[]
Prognoz
Metronidazol veya vankomisin ile yapılan ilk tedaviden sonra, C. difficile insanların yaklaşık %20'sinde tekrarlamaktadır. Sonraki nükslerde bu oran %40 ve %60'a çıkmaktadır.[99]
Epidemiyoloji
C. difficile ishalinin her yıl 100.000 kişiden sekizinde görüldüğü tahmin edilmektedir.[104] Hastaneye yatırılanlar arasında ise her 1.000 kişide dört ila sekiz kişide görülmektedir.[104] 2011 yılında Amerika Birleşik Devletleri'nde yaklaşık yarım milyon enfeksiyona ve 29.000 ölüme yol açmıştır.[4]
Kısmen florokinolona dirençli bir türün ortaya çıkmasına bağlı olarak, C. difficile'ye bağlı ölümler Amerika Birleşik Devletleri'nde 2000 ve 2007 yılları arasında %400 artmıştır.[105] CDC'ye göre, "C. difficile, ABD hastanelerinde sağlık hizmeti ile ilişkili enfeksiyonların en yaygın mikrobik nedeni haline gelmiştir ve sadece akut bakım tesisleri için her yıl 4,8 milyar dolara kadar fazla sağlık hizmeti maliyetine neden olmaktadır."[106]
Tarihçe
Ivan C. Hall ve Elizabeth O'Toole ilk olarak 1935 yılında Bacillus difficilis bakterisini adlandırmış ve bu bakterinin ilk izolasyon denemelerine dirençli olması ve kültürde çok yavaş büyümesi nedeniyle bu bakteriye özgü epiteti seçmişlerdir.[99][107] André Romain Prévot daha sonra Clostridium'a, binomen Clostridium difficile'ye transfer etmiştir.[108][109] Kombinasyonu daha sonra yeni Clostridioides cinsine aktarıldıktan sonra Clostridioides difficile olarak değiştirilmiştir.[110]
Psödomembranöz kolit, C. difficile enfeksiyonunun bir komplikasyonu olarak ilk kez 1978 yılında,[111] psödomembranöz koliti olan kişilerden bir toksin izole edildiğinde ve Koch postülatları karşılandığında tanımlanmıştır.
Önemli salgınlar
- 4 Haziran 2003 tarihinde Montreal, Quebec ve Calgary, Alberta'da bu bakterinin oldukça öldürücü bir türünün iki salgını rapor edilmiştir. Kaynaklar, 2003 yılında ve 2004 yılının ilk birkaç ayında yaklaşık 1.400 vaka ile birlikte ölüm sayısını 36'ya kadar düşürmüş ve 89'a kadar yükseltmiştir. CDI'lar 2004 yılının sonlarında Quebec sağlık sisteminde bir sorun olmaya devam etmiştir. Mart 2005 itibariyle Toronto bölgesine yayılmış ve 10 kişi hastaneye kaldırılmıştır. Diğerleri taburcu edilirken bir kişi öldü.[]
- Benzer bir salgın 2003 ve 2005 yılları arasında Birleşik Krallık'taki Stoke Mandeville Hastanesinde de yaşanmıştır. C. difficile'nin yerel epidemiyolojisi, yayılmasının bir hastanın hastanede ve/veya rehabilitasyon merkezinde geçirdiği süreyle nasıl ilişkili olabileceğine dair ipuçları sunabilir. Ayrıca, kurumların artan oranları tespit etme kabiliyetlerini ve daha agresif el yıkama kampanyaları, karantina yöntemleri ve enfeksiyon riski taşıyan hastalara canlı kültür içeren yoğurt sunarak yanıt verme kapasitelerini de örneklemektedir.[]
- Hem Kanada hem de İngiltere'deki salgınlar muhtemelen bakterinin görünüşte daha virülan olan NAP1/027 suşuyla ilişkiliydi. Quebec suşu olarak bilinen bu tür, iki Hollanda hastanesindeki salgına karışmıştır (Harderwijk ve Amersfoort, her ikisi de 2005). 027'nin artan virülansını açıklayan bir teori, hem toksin A hem de B'nin hiper üreticisi olduğu ve bazı antibiyotiklerin bakteriyi hiper üretime teşvik edebileceğidir.[]
- 1 Ekim 2006 tarihinde, Ulusal Sağlık Servisi tarafından yürütülen bir soruşturmaya göre, C. difficile'nin İngiltere'nin Leicester kentindeki hastanelerde sekiz ay boyunca en az 49 kişinin ölümüne neden olduğu söylenmiştir. Benzer 29 vaka daha adli tabipler tarafından soruşturulmuştur.[112] Kısa bir süre sonra sızdırılan bir Birleşik Krallık Sağlık Bakanlığı notu, "sağlık hizmetlerinin tamamında endemik" olarak tanımlanan bakteri hakkında hükümette önemli bir endişe olduğunu ortaya koydu.[113]
- 27 Ekim 2006'da Quebec'te dokuz ölüm bakteriye bağlanmıştır.[114]
- 18 Kasım 2006 tarihinde bakterinin Quebec'te 12 ölümden sorumlu olduğu bildirilmiştir. Bildirilen bu 12. ölüm, St Hyacinthe'den Honoré Mercier'in salgının kontrol altında olduğunu açıklamasından sadece iki gün sonraydı. Otuz bir kişiye CDI teşhisi konmuştur. Temizlik ekipleri salgını temizlemek amacıyla önlemler aldı.[115]
- Birleşik Krallık'ta 2006 yılında 6.480 ölüm belgesinde C. difficile'den bahsedilmiştir.[116]
- 27 Şubat 2007'de Mississauga, Ontario'daki Trillium Sağlık Merkezinde yeni bir salgın tespit edilmiş ve 14 kişiye CDI teşhisi konulmuştur. Bakteriler Quebec'teki ile aynı türdendi. Yetkililer önceki iki ay içinde dört kişinin ölümünden C. difficile'nin sorumlu olup olmadığını belirleyememiştir.[117]
- Şubat ve Haziran 2007 tarihleri arasında İrlanda'nın Dublin kentindeki Loughlinstown Hastanesinde üç kişinin C. difficile enfeksiyonu sonucu öldüğü adli tabip tarafından tespit edilmiştir. Soruşturmada, Adli Tıp Mahkemesi hastanede belirlenmiş bir enfeksiyon kontrol ekibi ya da danışman mikrobiyolog bulunmadığını tespit etmiştir.[118]
- Haziran 2007 ve Ağustos 2008 tarihleri arasında Kuzey İrlanda Sağlık ve Sosyal Bakım Vakfı, Antrim Bölgesi, Braid Valley ve Mid Ulster Hastaneleri soruşturma konusu olmuştur. Soruşturma sırasında uzman incelemeciler, bu ölümlerin 31'inde C. difficile'nin rol oynadığı, 15'inde altta yatan neden olduğu ve 16'sında da katkıda bulunan bir neden olduğu sonucuna varmıştır. Bu süre zarfında, inceleme ayrıca hastanede tedavi görenlerde 375 CDI vakası tespit etmiştir.[119]
- Ekim 2007'de Maidstone and Tunbridge Wells NHS Trust, Nisan 2004'ten Eylül 2006'ya kadar Kent'teki hastanelerinde görülen büyük bir C. difficile salgınını ele alışı nedeniyle Sağlık Hizmetleri Komisyonu tarafından ağır bir şekilde eleştirilmiştir. Komisyon raporunda, yaklaşık 90 kişinin "kesinlikle veya muhtemelen" enfeksiyon sonucu öldüğünü tahmin etmiştir.[120][121]
- Kasım 2007'de 027 suşu güney Finlandiya'daki birkaç hastaneye yayılmış ve 14 Aralık 2007'te enfekte olan 115 kişiden 10'unun öldüğü bildirilmiştir.[122]
- Kasım 2009'da İrlanda'daki Our Lady of Lourdes Hastanesinde meydana gelen dört ölümün CDI ile olası bağlantıları vardır. Ayrıca 12 kişide enfeksiyon testi pozitif çıkmış ve 20 kişide de enfeksiyon belirtileri görülmüştür.[123]
- Şubat 2009'dan Şubat 2010'a kadar Danimarka'daki Herlev hastanesinde 199 kişinin 027 suşu ile enfekte olduğundan şüphelenilmiştir. 2009'un ilk yarısında Kopenhag'daki hastanelerde 29 kişi bu bakteri ile enfekte olduktan sonra ölmüştür.[124]
- Mayıs 2010'da Danimarka'daki dört farklı hastanede toplam 138 kişi 027 suşu ile enfekte olmuş,[125] ayrıca diğer hastanelerde de bazı münferit vakalar görülmüştür.[126]
- Mayıs 2010'da Avustralya'nın Victoria eyaletinde bakteriye bağlı olarak 14 ölüm vakası meydana gelmiştir. İki yıl sonra, bakterinin aynı türü Yeni Zelanda'da tespit edildi.[127]
- 28 Mayıs 2011 tarihinde Ontario'da bir salgın rapor edilmiş olup 24 Temmuz 2011 tarihi itibariyle 26 kişi hayatını kaybetmiştir.[128]
- 2012/2013 yıllarında İsveç'in güneyindeki bir hastanede (Ystad) toplam 27 kişi enfekte olmuş ve 10 kişi ölmüştür. Beş kişi 017 suşundan ölmüştür.[129]
Etimoloji ve telaffuz
Cins adı Yunanca klōstēr (κλωστήρ), "iğ" kelimesinden gelir[130] ve özel ad Latince difficile, difficilis "zor, inatçı" kelimesinin nötr tekil halidir[131] ve kültürleme sırasındaki titizliğe atfen seçilmiştir.
Mevcut ve eski cins atamalarının telaffuzuyla ilgili olarak, Clostridioides /klɒˌstrɪdiˈɔɪdis/ ve Clostridium /klɒˈstrɪdiəm/ şeklindedir. Her iki cinsin de hala kendilerine atanmış türleri vardır, ancak bu tür artık birincisinde sınıflandırılmaktadır. Binom isimlendirme normları aracılığıyla, bu türün eski binom adının artık bir takma ad olduğu anlaşılmaktadır.[]
Özel isimle ilgili olarak, /dɪˈfɪsɪli/[132] geleneksel normdur ve tıp İngilizcesinin genellikle doğallaştırılmış Yeni Latince kelimeleri nasıl telaffuz ettiğini yansıtır (bu da büyük ölçüde Latincenin geleneksel İngilizce telaffuzunu yansıtır), /dɪˈfɪkɪleɪ/ telaffuzu da bazen kullanılmaktadır (klasik Latince telaffuz Latince telaffuz: [kloːsˈtrɪdɪ.ũː dɪfˈfɪkɪlɛ] olarak yeniden yapılandırılmıştır). Bu özel isim aynı zamanda yaygın olarak /ˌdiːfiˈsiːl/ şeklinde Fransızca gibi telaffuz edilmektedir ki bu kuralcı bir bakış açısıyla "yanlış telaffuz"dur[132] ancak dilbilimsel olarak betimleyici bir bakış açısıyla hatalı olarak nitelendirilemez çünkü sağlık çalışanları arasında çok yaygın olarak kullanılmaktadır. İki terimli isimlendirmede en düzenli olarak Yeni Latinceye bağlı kalınması açısından "tercih edilmeyen varyant" olarak tanımlanabilir ki bu da geçerli bir bakış açısıdır, ancak Yeni Latince özel isimler o kadar geniş bir yelpazede Latince dışı kökler (soyadları ve şakacı referanslar dahil) içerir ki Latince dışı telaffuz yine de söz konusudur (örneğin Ba humbugi, Spongiforma squarepantsii ve diğer yüzlercesinde görüldüğü gibi).[]
Araştırma
- 2019 itibariyle, C. difficile toksin A ve C. difficile toksin B'ye karşı bağışıklık sağlayan aşı adayları klinik araştırmalarda en çok ilerleme kaydeden aşı adaylarıdır, ancak bakteriyel kolonizasyonu engellememektedir.[133] Pfizer tarafından geliştirilen bir aşı adayı Eylül 2021'de tamamlanması beklenen bir faz 3 klinik çalışmasında ve GlaxoSmithKline tarafından geliştirilen bir aşı adayı Temmuz 2021'de tamamlanması beklenen bir faz 1 klinik çalışmasındadır.[134][135]
- CDA-1 ve CDB-1 (MDX-066/MDX-1388 ve MBL-CDA1/MBL-CDB1 olarak da bilinir), Medarex ve Massachusetts Biologic Laboratories (MBL) tarafından CDI tedavisi için C. difficile toksinleri A ve B'yi hedeflemek ve nötralize etmek üzere ortaklaşa geliştirilen bir araştırma, monoklonal antikor kombinasyonudur. Merck & Co., Inc. Nisan 2009'da imzalanan özel bir lisans anlaşması ile CDA-1 ve CDB-1'i geliştirmek ve ticarileştirmek için dünya çapında haklar elde etmiştir. CDI'yı tedavi etmek için mevcut antibiyotiklerden birine ek tedavi olarak tasarlanmıştır.[136][137][138]
- Nitazoksanid, antiprotozoal bir ajan olarak belirtilen sentetik bir nitrothiazolyl-salicylamide türevidir (Cryptosporidium parvum ve Giardia lamblia'nın neden olduğu enfeksiyöz diyare tedavisi için FDA onaylıdır) ve şu anda vankomisine karşı C. difficile enfeksiyonlarında çalışılmaktadır.[139]
- Rifaksimin, CDI için klinik aşamada yarı sentetik, rifamisin bazlı, sistemik olmayan bir antibiyotiktir. Enfeksiyöz diyare tedavisi için FDA onaylıdır ve Salix Pharmaceuticals tarafından geliştirilmektedir.
- CDI tedavisi için diğer ilaçlar geliştirilme aşamasındadır ve rifalazil,[139] tigesiklin,[139] ramoplanin,[139] ridinilazol ve SQ641'i içerir.[140]
- Araştırmalar, apandisin C. difficile'de herhangi bir önemi olup olmadığını incelemiştir. Apandisin iyi bağırsak florasını barındırma işlevi olduğu düşünülmektedir. 2011'de yapılan bir çalışmada, C. difficile bakterileri bağırsağa verildiğinde, apandisin vücudun antikor tepkisini artıran hücreleri barındırdığı gösterilmiştir. Apendiksin B hücreleri göç eder, olgunlaşır ve toksin A'ya özgü IgA ve IgG antikorlarının üretimini artırarak C. difficile bakterisine karşı iyi bağırsak florasının hayatta kalma olasılığını artırır.[141]
- Bir enfeksiyondan sonra toksik olmayan C. difficile türlerinin alınması, gelecekteki enfeksiyonların önlenmesi açısından umut verici sonuçlar doğurmaktadır.[142]
- Spesifik toksin üreten C. difficile suşlarına yönelik bakteriyofajlarla tedavi de test edilmektedir.[81]
- 2017 yılında yapılan bir çalışma, ağır hastalıkları diyetteki trehaloz ile ilişkilendirmiştir.[143]
Diğer hayvanlar
- Kolit-X (atlarda)
Kaynakça
- ^ a b c d e f g h i j k l m n o p "Frequently Asked Questions about Clostridium difficile for Healthcare Providers". CDC. 6 March 2012. 2 Eylül 2016 tarihinde kaynağından arşivlendi. Erişim tarihi: 5 Eylül 2016.
- ^ a b c d e f g h i Butler M, Olson A, Drekonja D, Shaukat A, Schwehr N, Shippee N, Wilt TJ (March 2016). "Early Diagnosis, Prevention, and Treatment of Clostridium difficile: Update". AHRQ Comparative Effectiveness Reviews.: vi,1. PMID 27148613.
- ^ a b c d Nelson RL, Suda KJ, Evans CT (March 2017). "Antibiotic treatment for Clostridium difficile-associated diarrhoea in adults". The Cochrane Database of Systematic Reviews. 2017 (3): CD004610. doi:10.1002/14651858.CD004610.pub5. PMC 6464548 $2. PMID 28257555.
- ^ a b c d Lessa FC, Mu Y, Bamberg WM, Beldavs ZG, Dumyati GK, Dunn JR, Farley MM, Holzbauer SM, Meek JI, Phipps EC, Wilson LE, Winston LG, Cohen JA, Limbago BM, Fridkin SK, Gerding DN, McDonald LC (February 2015). "Burden of Clostridium difficile infection in the United States". The New England Journal of Medicine. 372 (9): 825-34. doi:10.1056/NEJMoa1408913. hdl:11603/29071. PMC 10966662 $2. PMID 25714160.
- ^ "Taxonomy browser (Clostridioides difficile)". www.ncbi.nlm.nih.gov. 11 Kasım 2020 tarihinde kaynağından arşivlendi. Erişim tarihi: 8 Eylül 2024.
- ^ Di Bella, Stefano; Sanson, Gianfranco; Monticelli, Jacopo; Zerbato, Verena; Principe, Luigi; Giuffrè, Mauro; Pipitone, Giuseppe; Luzzati, Roberto (29 Şubat 2024). "Clostridioides difficile infection: history, epidemiology, risk factors, prevention, clinical manifestations, treatment, and future options". Clinical Microbiology Reviews (İngilizce). 37 (2): e0013523. doi:10.1128/cmr.00135-23. ISSN 0893-8512. PMC 11324037 $2. PMID 38421181. 4 Mart 2024 tarihinde kaynağından arşivlendi. Erişim tarihi: 10 Mart 2024.
- ^ Mullish BH, Williams HR (June 2018). "Clostridium difficile infection and antibiotic-associated diarrhoea". Clinical Medicine. 18 (3): 237-241. doi:10.7861/clinmedicine.18-3-237. PMC 6334067 $2. PMID 29858434.
- ^ di Masi A, Leboffe L, Polticelli F, Tonon F, Zennaro C, Caterino M, Stano P, Fischer S, Hägele M, Müller M, Kleger A, Papatheodorou P, Nocca G, Arcovito A, Gori A, Ruoppolo M, Barth H, Petrosillo N, Ascenzi P, Di Bella S (September 2018). "Human Serum Albumin Is an Essential Component of the Host Defense Mechanism Against Clostridium difficile Intoxication". The Journal of Infectious Diseases. 218 (9): 1424-1435. doi:10.1093/infdis/jiy338. PMID 29868851.
- ^ Long SS, Pickering LK, Prober CG (2012). Principles and Practice of Pediatric Infectious Diseases (İngilizce) (4. bas.). Elsevier Health Sciences. s. 979. ISBN 978-1455739851. 14 Eylül 2016 tarihinde kaynağından arşivlendi.
- ^ Li W (2019). Eat To Beat Disease. GrandCentral. ss. 44-45, 50-51.
- ^ a b c Lessa FC, Gould CV, McDonald LC (August 2012). "Current status of Clostridium difficile infection epidemiology". Clinical Infectious Diseases. 55 (Suppl 2): S65-70. doi:10.1093/cid/cis319. PMC 3388017 $2. PMID 22752867.
- ^ Asensio A, Di Bella S, Lo Vecchio A, Grau S, Hart WM, Isidoro B, Scotto R, Petrosillo N, Watt M, Nazir J (July 2015). "The impact of Clostridium difficile infection on resource use and costs in hospitals in Spain and Italy: a matched cohort study". International Journal of Infectious Diseases. 36: 31-38. doi:10.1016/j.ijid.2015.05.013. hdl:11368/2934734. PMID 26003403.
- ^ Leffler DA, Lamont JT (April 2015). "Clostridium difficile infection". The New England Journal of Medicine. 372 (16): 1539-1548. doi:10.1056/NEJMra1403772. PMID 25875259.
- ^ Eyre DW, Cule ML, Wilson DJ, Griffiths D, Vaughan A, O'Connor L, Ip CL, Golubchik T, Batty EM, Finney JM, Wyllie DH, Didelot X, Piazza P, Bowden R, Dingle KE, Harding RM, Crook DW, Wilcox MH, Peto TE, Walker AS (September 2013). "Diverse sources of C. difficile infection identified on whole-genome sequencing". The New England Journal of Medicine. 369 (13): 1195-1205. doi:10.1056/NEJMoa1216064. PMC 3868928 $2. PMID 24066741.
- ^ a b c d e VanInsberghe D, Elsherbini JA, Varian B, Poutahidis T, Erdman S, Polz MF (April 2020). "Diarrhoeal events can trigger long-term Clostridium difficile colonization with recurrent blooms". Nature Microbiology. 5 (4): 642-650. doi:10.1038/s41564-020-0668-2. PMID 32042128.
- ^ Joshi NM, Macken L, Rampton DS (December 2012). "Inpatient diarrhoea and Clostridium difficile infection". Clinical Medicine. 12 (6): 583-8. doi:10.7861/clinmedicine.12-6-583. PMC 5922602 $2. PMID 23342416.
- ^ Bomers MK, Menke FP, Savage RS, Vandenbroucke-Grauls CM, van Agtmael MA, Covington JA, Smulders YM (April 2015). "Rapid, accurate, and on-site detection of C. difficile in stool samples". The American Journal of Gastroenterology. 110 (4): 588-94. doi:10.1038/ajg.2015.90. PMID 25823766.
- ^ Katz DA, Lynch ME, Littenberg B (May 1996). "Clinical prediction rules to optimize cytotoxin testing for Clostridium difficile in hospitalized patients with diarrhea". The American Journal of Medicine. 100 (5): 487-95. doi:10.1016/S0002-9343(95)00016-X. PMID 8644759.
- ^ Moreno MA, Furtner F, Rivara FP (June 2013). "Clostridium difficile: a cause of diarrhea in children". JAMA Pediatrics. 167 (6): 592. doi:10.1001/jamapediatrics.2013.2551. PMID 23733223.
- ^ a b c d e f g Ryan KJ, Ray CG, (Ed.) (2004). Sherris Medical Microbiology (4. bas.). McGraw Hill. ss. 322-4. ISBN 978-0-8385-8529-0.
- ^ Di Bella S, Ascenzi P, Siarakas S, Petrosillo N, di Masi A (May 2016). "Clostridium difficile Toxins A and B: Insights into Pathogenic Properties and Extraintestinal Effects". Toxins. 8 (5): 134. doi:10.3390/toxins8050134. PMC 4885049 $2. PMID 27153087.
- ^ Just I, Selzer J, von Eichel-Streiber C, Aktories K (March 1995). "The low molecular mass GTP-binding protein Rho is affected by toxin A from Clostridium difficile". The Journal of Clinical Investigation. 95 (3): 1026-31. doi:10.1172/JCI117747. PMC 441436 $2. PMID 7883950.
- ^ Barth H, Aktories K, Popoff MR, Stiles BG (September 2004). "Binary bacterial toxins: biochemistry, biology, and applications of common Clostridium and Bacillus proteins". Microbiology and Molecular Biology Reviews. 68 (3): 373-402, table of contents. doi:10.1128/MMBR.68.3.373-402.2004. PMC 515256 $2. PMID 15353562.
- ^ Loo VG, Poirier L, Miller MA, Oughton M, Libman MD, Michaud S, Bourgault AM, Nguyen T, Frenette C, Kelly M, Vibien A, Brassard P, Fenn S, Dewar K, Hudson TJ, Horn R, René P, Monczak Y, Dascal A (December 2005). "A predominantly clonal multi-institutional outbreak of Clostridium difficile-associated diarrhea with high morbidity and mortality". The New England Journal of Medicine. 353 (23): 2442-9. doi:10.1056/NEJMoa051639. PMID 16322602.
- ^ McDonald LC (August 2005). "Clostridium difficile: responding to a new threat from an old enemy" (PDF). Infection Control and Hospital Epidemiology. 26 (8): 672-5. doi:10.1086/502600. PMID 16156321. 4 June 2011 tarihinde kaynağından arşivlendi (PDF).
- ^ Schüler MA, Daniel R, Poehlein A (2024). "Novel insights into phage biology of the pathogen Clostridioides difficile based on the active virome". Front Microbiol. 15: 1374708. doi:10.3389/fmicb.2024.1374708. PMC 10993401 $2. PMID 38577680.
- ^ Rupnik M, Wilcox MH, Gerding DN (July 2009). "Clostridium difficile infection: new developments in epidemiology and pathogenesis". Nature Reviews. Microbiology. 7 (7): 526-36. doi:10.1038/nrmicro2164. PMID 19528959.
- ^ Luciano JA, Zuckerbraun BS (December 2014). "Clostridium difficile infection: prevention, treatment, and surgical management". The Surgical Clinics of North America. 94 (6): 1335-49. doi:10.1016/j.suc.2014.08.006. PMID 25440127.
- ^ "Scientists probe whether C. difficile is linked to eating meat". CBC News. 4 Ekim 2006. 24 Ekim 2006 tarihinde kaynağından arşivlendi.
- ^ Dumyati G, Stone ND, Nace DA, Crnich CJ, Jump RL (April 2017). "Challenges and Strategies for Prevention of Multidrug-Resistant Organism Transmission in Nursing Homes". Current Infectious Disease Reports. 19 (4): 18. doi:10.1007/s11908-017-0576-7. PMC 5382184 $2. PMID 28382547.
- ^ "Clostridium difficile Infection Information for Patients | HAI | CDC". www.cdc.gov (İngilizce). 30 March 2017 tarihinde kaynağından arşivlendi. Erişim tarihi: 19 April 2017.
- ^ Clabots CR, Johnson S, Olson MM, Peterson LR, Gerding DN (September 1992). "Acquisition of Clostridium difficile by hospitalized patients: evidence for colonized new admissions as a source of infection". The Journal of Infectious Diseases. 166 (3): 561-7. doi:10.1093/infdis/166.3.561. PMID 1323621.
- ^ Halsey J (April 2008). "Current and future treatment modalities for Clostridium difficile-associated disease". American Journal of Health-System Pharmacy. 65 (8): 705-15. doi:10.2146/ajhp070077. PMID 18387898.
- ^ Howell MD, Novack V, Grgurich P, Soulliard D, Novack L, Pencina M, Talmor D (May 2010). "Iatrogenic gastric acid suppression and the risk of nosocomial Clostridium difficile infection". Archives of Internal Medicine. 170 (9): 784-90. doi:10.1001/archinternmed.2010.89. PMID 20458086.
- ^ Deshpande A, Pant C, Pasupuleti V, Rolston DD, Jain A, Deshpande N, Thota P, Sferra TJ, Hernandez AV (March 2012). "Association between proton pump inhibitor therapy and Clostridium difficile infection in a meta-analysis". Clinical Gastroenterology and Hepatology. 10 (3): 225-33. doi:10.1016/j.cgh.2011.09.030. PMID 22019794.
- ^ Tariq R, Singh S, Gupta A, Pardi DS, Khanna S (June 2017). "Association of Gastric Acid Suppression With Recurrent Clostridium difficile Infection: A Systematic Review and Meta-analysis". JAMA Internal Medicine. 177 (6): 784-791. doi:10.1001/jamainternmed.2017.0212. PMC 5540201 $2. PMID 28346595.
- ^ Ferreyra JA, Wu KJ, Hryckowian AJ, Bouley DM, Weimer BC, Sonnenburg JL (December 2014). "Gut microbiota-produced succinate promotes C. difficile infection after antibiotic treatment or motility disturbance". Cell Host & Microbe. 16 (6): 770-7. doi:10.1016/j.chom.2014.11.003. PMC 4859344 $2. PMID 25498344.
- ^ O'Keefe SJ (January 2010). "Tube feeding, the microbiota, and Clostridium difficile infection". World Journal of Gastroenterology. 16 (2): 139-42. doi:10.3748/wjg.v16.i2.139. PMC 2806551 $2. PMID 20066732.
- ^ Crook DW, Walker AS, Kean Y, Weiss K, Cornely OA, Miller MA, Esposito R, Louie TJ, Stoesser NE, Young BC, Angus BJ, Gorbach SL, Peto TE (August 2012). "Fidaxomicin versus vancomycin for Clostridium difficile infection: meta-analysis of pivotal randomized controlled trials". Clinical Infectious Diseases. 55 (Suppl 2): S93-103. doi:10.1093/cid/cis499. PMC 3388031 $2. PMID 22752871.
- ^ a b Sartelli M, Di Bella S, McFarland LV, Khanna S, Furuya-Kanamori L, Abuzeid N, Abu-Zidan FM, Ansaloni L, Augustin G, Bala M, Ben-Ishay O, Biffl WL, Brecher SM, Camacho-Ortiz A, Caínzos MA, Chan S, Cherry-Bukowiec JR, Clanton J, Coccolini F, Cocuz ME, Coimbra R, Cortese F, Cui Y, Czepiel J, Demetrashvili Z, Di Carlo I, Di Saverio S, Dumitru IM, Eckmann C, Eiland EH, Forrester JD, Fraga GP, Frossard JL, Fry DE, Galeiras R, Ghnnam W, Gomes CA, Griffiths EA, Guirao X, Ahmed MH, Herzog T, Kim JI, Iqbal T, Isik A, Itani KM, Labricciosa FM, Lee YY, Juang P, Karamarkovic A, Kim PK, Kluger Y, Leppaniemi A, Lohsiriwat V, Machain GM, Marwah S, Mazuski JE, Metan G, Moore EE, Moore FA, Ordoñez CA, Pagani L, Petrosillo N, Portela F, Rasa K, Rems M, Sakakushev BE, Segovia-Lohse H, Sganga G, Shelat VG, Spigaglia P, Tattevin P, Tranà C, Urbánek L, Ulrych J, Viale P, Baiocchi GL, Catena F (2019). "difficile infection in surgical patients". World Journal of Emergency Surgery. 14: 8. doi:10.1186/s13017-019-0228-3. PMC 6394026 $2. PMID 30858872.
- ^ "C. difficile-Symptoms and causes". Mayo Clinic. 27 Ağustos 2021. 8 Ekim 2013 tarihinde kaynağından arşivlendi. Erişim tarihi: 23 Ekim 2022.
- ^ Kim SC, Seo MY, Lee JY, Kim KT, Cho E, Kim MG, Jo SK, Cho WY, Kim HK (January 2016). "Advanced chronic kidney disease: a strong risk factor for Clostridium difficile infection". The Korean Journal of Internal Medicine. 31 (1): 125-33. doi:10.3904/kjim.2016.31.1.125. PMC 4712416 $2. PMID 26767866.
- ^ Ramesh MS, Yee J (January 2019). "Clostridioides difficile Infection in Chronic Kidney Disease/End-Stage Renal Disease". Advances in Chronic Kidney Disease. 26 (1): 30-34. doi:10.1053/j.ackd.2019.01.001. PMID 30876614.
- ^ Cook L, Wong MQ, Rees WD, Schick A, Lisko DJ, Lunken GR, Wang X, Peters H, Oliveira L, Lau T, Mah R, Bressler B, Levings MK, Steiner TS (October 2023). "Dysregulated Immunity to Clostridioides difficile in IBD Patients Without a History of Recognized Infection". Inflammatory Bowel Diseases. 30 (5): 820-828. doi:10.1093/ibd/izad238. PMC 11063544 $2. PMID 37874904.
- ^ Kuehne SA, Cartman ST, Heap JT, Kelly ML, Cockayne A, Minton NP (October 2010). "The role of toxin A and toxin B in Clostridium difficile infection" (PDF). Nature. 467 (7316): 711-3. Bibcode:2010Natur.467..711K. doi:10.1038/nature09397. hdl:10044/1/15560. PMID 20844489. 9 Ağustos 2017 tarihinde kaynağından arşivlendi (PDF). Erişim tarihi: 2 Eylül 2019.
- ^ "Surgical Pathology Criteria: Pseudomembranous Colitis". Stanford School of Medicine. 3 Eylül 2014 tarihinde kaynağından arşivlendi.
- ^ a b c Bocchetti M, Ferraro MG, Melisi F, Grisolia P, Scrima M, Cossu AM, Yau TO (June 2023). "Overview of current detection methods and microRNA potential in Clostridioides difficile infection screening". World Journal of Gastroenterology. 29 (22): 3385-3399. doi:10.3748/wjg.v29.i22.3385. PMC 10303512 $2. PMID 37389232.
- ^ a b c d e Kelly CR, Fischer M, Allegretti JR, LaPlante K, Stewart DB, Limketkai BN, Stollman NH (June 2021). "ACG Clinical Guidelines: Prevention, Diagnosis, and Treatment of Clostridioides difficile Infections". The American Journal of Gastroenterology. Ovid Technologies (Wolters Kluwer Health). 116 (6): 1124-1147. doi:10.14309/ajg.0000000000001278. PMID 34003176.
- ^ Murray PR, Baron EJ, Pfaller EA, Tenover F, Yolken RH, (Ed.) (2003). Manual of Clinical Microbiology (8. bas.). Washington DC: ASM Press. ISBN 978-1-55581-255-3.[]
- ^ Deshpande A, Pasupuleti V, Patel P, Ajani G, Hall G, Hu B, Jain A, Rolston DD (August 2011). "Repeat stool testing to diagnose Clostridium difficile infection using enzyme immunoassay does not increase diagnostic yield". Clinical Gastroenterology and Hepatology. 9 (8): 665-669.e1. doi:10.1016/j.cgh.2011.04.030. PMID 21635969.
- ^ Salleh A (2 March 2009). "Researchers knock down gastro bug myths". ABC Science Online. 3 March 2009 tarihinde kaynağından arşivlendi. Erişim tarihi: 2 March 2009.
- ^ Lyras D, O'Connor JR, Howarth PM, Sambol SP, Carter GP, Phumoonna T, Poon R, Adams V, Vedantam G, Johnson S, Gerding DN, Rood JI (April 2009). "Toxin B is essential for virulence of Clostridium difficile". Nature. 458 (7242): 1176-9. Bibcode:2009Natur.458.1176L. doi:10.1038/nature07822. PMC 2679968 $2. PMID 19252482.
- ^ a b c d e Chen S, Gu H, Sun C, Wang H, Wang J (June 2017). "Rapid detection of Clostridium difficile toxins and laboratory diagnosis of Clostridium difficile infections". Infection. 45 (3): 255-262. doi:10.1007/s15010-016-0940-9. PMID 27601055.
- ^ JOURNAL OF CLINICAL MICROBIOLOGY, October 2010, p. 3738–3741
- ^ "FAQs (frequently asked questions) "Clostridium Difficile"" (PDF). 7 Aralık 2016 tarihinde kaynağından arşivlendi (PDF).
- ^ "Clostridium difficile Infection Information for Patients | HAI | CDC". web.archive.org. 16 Aralık 2016. 16 Aralık 2016 tarihinde kaynağından arşivlendi. Erişim tarihi: 18 Eylül 2024.
- ^ Weiss AJ, Elixhauser A. Origin of Adverse Drug Events in U.S. Hospitals, 2011. HCUP Statistical Brief #158. Agency for Healthcare Research and Quality, Rockville, MD. July 2013. "Origin of Adverse Drug Events in U.S. Hospitals, 2011 - Statistical Brief #158". 7 April 2016 tarihinde kaynağından arşivlendi. Erişim tarihi: 9 Şubat 2016.
- ^ "PRIME® Continuing Medical Education". primeinc.org. 6 Şubat 2017 tarihinde kaynağından arşivlendi.
- ^ a b Heineman J, Bubenik S, McClave S, Martindale R (August 2012). "Fighting fire with fire: is it time to use probiotics to manage pathogenic bacterial diseases?". Current Gastroenterology Reports. 14 (4): 343-8. doi:10.1007/s11894-012-0274-4. PMID 22763792.
- ^ a b Johnston BC, Ma SS, Goldenberg JZ, Thorlund K, Vandvik PO, Loeb M, Guyatt GH (December 2012). "Probiotics for the prevention of Clostridium difficile-associated diarrhea: a systematic review and meta-analysis". Annals of Internal Medicine. 157 (12): 878-88. doi:10.7326/0003-4819-157-12-201212180-00563. PMID 23362517.
- ^ a b c Na X, Kelly C (November 2011). "Probiotics in clostridium difficile Infection". Journal of Clinical Gastroenterology. 45 (Suppl): S154-8. doi:10.1097/MCG.0b013e31822ec787. PMC 5322762 $2. PMID 21992956.
- ^ McFarland LV (April 2006). "Meta-analysis of probiotics for the prevention of antibiotic associated diarrhea and the treatment of Clostridium difficile disease". The American Journal of Gastroenterology (Submitted manuscript). 101 (4): 812-22. doi:10.1111/j.1572-0241.2006.00465.x. PMID 16635227. 28 Temmuz 2020 tarihinde kaynağından arşivlendi. Erişim tarihi: 4 Temmuz 2019.
- ^ Goldenberg JZ, Yap C, Lytvyn L, Lo CK, Beardsley J, Mertz D, Johnston BC (December 2017). "Probiotics for the prevention of Clostridium difficile-associated diarrhea in adults and children". The Cochrane Database of Systematic Reviews. 2017 (12): CD006095. doi:10.1002/14651858.CD006095.pub4. PMC 6486212 $2. PMID 29257353.
- ^ Blaabjerg S, Artzi DM, Aabenhus R (October 2017). "Probiotics for the Prevention of Antibiotic-Associated Diarrhea in Outpatients-A Systematic Review and Meta-Analysis". Antibiotics. 6 (4): 21. doi:10.3390/antibiotics6040021. PMC 5745464 $2. PMID 29023420.
- ^ "C. difficile infection - Symptoms and causes". Mayo Clinic. 8 Ekim 2013 tarihinde kaynağından arşivlendi.
- ^ a b Dubberke ER, Carling P, Carrico R, Donskey CJ, Loo VG, McDonald LC, Maragakis LL, Sandora TJ, Weber DJ, Yokoe DS, Gerding DN (June 2014). "Strategies to prevent Clostridium difficile infections in acute care hospitals: 2014 Update". Infection Control and Hospital Epidemiology (Submitted manuscript). 35 (6): 628-45. doi:10.1086/676023. PMID 24799639. 1 Ağustos 2020 tarihinde kaynağından arşivlendi. Erişim tarihi: 4 Kasım 2018.
- ^ Roehr B (21 Eylül 2007). "Alcohol Rub, Antiseptic Wipes Inferior at Removing Clostridium difficile". Medscape. 30 October 2013 tarihinde kaynağından arşivlendi.
- ^ Banach DB, Bearman G, Barnden M, Hanrahan JA, Leekha S, Morgan DJ, Murthy R, Munoz-Price LS, Sullivan KV, Popovich KJ, Wiemken TL (February 2018). "Duration of Contact Precautions for Acute-Care Settings". Infection Control and Hospital Epidemiology. 39 (2): 127-144. doi:10.1017/ice.2017.245. PMID 29321078.
- ^ Savidge TC, Urvil P, Oezguen N, Ali K, Choudhury A, Acharya V, Pinchuk I, Torres AG, English RD, Wiktorowicz JE, Loeffelholz M, Kumar R, Shi L, Nie W, Braun W, Herman B, Hausladen A, Feng H, Stamler JS, Pothoulakis C (August 2011). "Host S-nitrosylation inhibits clostridial small molecule-activated glucosylating toxins". Nature Medicine. 17 (9): 1136-41. doi:10.1038/nm.2405. PMC 3277400 $2. PMID 21857653.
- ^ Laidman J (29 Aralık 2011). "Flush With Germs: Lidless Toilets Spread C. difficile". Medscape. 20 April 2016 tarihinde kaynağından arşivlendi.
- ^ "Cleaning agents 'make bug strong'". BBC News Online. 3 April 2006. 8 Kasım 2006 tarihinde kaynağından arşivlendi. Erişim tarihi: 17 Kasım 2008.
- ^ Boyce JM, Havill NL, Otter JA, McDonald LC, Adams NM, Cooper T, Thompson A, Wiggs L, Killgore G, Tauman A, Noble-Wang J (August 2008). "Impact of hydrogen peroxide vapor room decontamination on Clostridium difficile environmental contamination and transmission in a healthcare setting". Infection Control and Hospital Epidemiology. 29 (8): 723-729. doi:10.1086/589906. PMID 18636950.
- ^ Manian FA, Griesnauer S, Bryant A (June 2013). "Implementation of hospital-wide enhanced terminal cleaning of targeted patient rooms and its impact on endemic Clostridium difficile infection rates". American Journal of Infection Control. 41 (6): 537-41. doi:10.1016/j.ajic.2012.06.014. PMID 23219675.
- ^ "Performance Feedback, Ultraviolet Cleaning Device, and Dedicated Housekeeping Team Significantly Improve Room Cleaning, Reduce Potential for Spread of Common, Dangerous Infection". Agency for Healthcare Research and Quality. 15 Ocak 2014. 9 Eylül 2017 tarihinde kaynağından arşivlendi. Erişim tarihi: 20 Ocak 2014.
- ^ a b Drekonja DM, Butler M, MacDonald R, Bliss D, Filice GA, Rector TS, Wilt TJ (December 2011). "Comparative effectiveness of Clostridium difficile treatments: a systematic review". Annals of Internal Medicine. 155 (12): 839-47. doi:10.7326/0003-4819-155-12-201112200-00007. PMID 22184691.
- ^ a b c d McDonald LC, Gerding DN, Johnson S, Bakken JS, Carroll KC, Coffin SE, Dubberke ER, Garey KW, Gould CV, Kelly C, Loo V, Shaklee Sammons J, Sandora TJ, Wilcox MH (March 2018). "Clinical Practice Guidelines for Clostridium difficile Infection in Adults and Children: 2017 Update by the Infectious Diseases Society of America (IDSA) and Society for Healthcare Epidemiology of America (SHEA)". Clinical Infectious Diseases. 66 (7): 987-994. doi:10.1093/cid/ciy149. PMC 6018983 $2. PMID 29562266.
- ^ a b Surawicz CM, Brandt LJ, Binion DG, Ananthakrishnan AN, Curry SR, Gilligan PH, McFarland LV, Mellow M, Zuckerbraun BS (April 2013). "Guidelines for diagnosis, treatment, and prevention of Clostridium difficile infections". The American Journal of Gastroenterology. 108 (4): 478-98; quiz 499. doi:10.1038/ajg.2013.4. PMID 23439232.
- ^ Cornely OA (December 2012). "Current and emerging management options for Clostridium difficile infection: what is the role of fidaxomicin?". Clinical Microbiology and Infection. 18 (Suppl 6): 28-35. doi:10.1111/1469-0691.12012. PMID 23121552.
- ^ a b Crawford T, Huesgen E, Danziger L (June 2012). "Fidaxomicin: a novel macrocyclic antibiotic for the treatment of Clostridium difficile infection". American Journal of Health-System Pharmacy. 69 (11): 933-43. doi:10.2146/ajhp110371. PMID 22610025.
- ^ a b c Rao K, Malani PN (March 2020). "Diagnosis and Treatment of Clostridioides (Clostridium) difficile Infection in Adults in 2020". JAMA. 323 (14): 1403-1404. doi:10.1001/jama.2019.3849. PMID 32150234.
- ^ a b Stroehlein JR (June 2004). "Treatment of Clostridium difficile Infection". Current Treatment Options in Gastroenterology. 7 (3): 235-239. doi:10.1007/s11938-004-0044-y. PMID 15149585.
- ^ "Merck Newsroom Home". 3 Kasım 2016 tarihinde kaynağından arşivlendi. Erişim tarihi: 1 Kasım 2016., FDA Approves Merck's ZINPLAVA (bezlotoxumab) to Reduce Recurrence of Clostridium difficile Infection (CDI) in Adult Patients Receiving Antibacterial Drug Treatment for CDI Who Are at High Risk of CDI Recurrence
- ^ Bauer MP, van Dissel JT, Kuijper EJ (December 2009). "Clostridium difficile: controversies and approaches to management". Current Opinion in Infectious Diseases. 22 (6): 517-24. doi:10.1097/QCO.0b013e32833229ce. PMID 19738464.
- ^ Pillai A, Nelson R (January 2008). Pillai A (Ed.). "Probiotics for treatment of Clostridium difficile-associated colitis in adults". The Cochrane Database of Systematic Reviews (1): CD004611. doi:10.1002/14651858.CD004611.pub2. PMID 18254055.
- ^ Wilkins T, Sequoia J (August 2017). "Probiotics for Gastrointestinal Conditions: A Summary of the Evidence". American Family Physician. 96 (3): 170-178. PMID 28762696.
however, there are conflicting results for C. difficile infection.
- ^ Rao K, Young VB, Malani PN (November 2017). "Capsules for Fecal Microbiota Transplantation in Recurrent Clostridium difficile Infection: The New Way Forward or a Tough Pill to Swallow?". JAMA. 318 (20): 1979-1980. doi:10.1001/jama.2017.17969. PMC 6561340 $2. PMID 29183052.
- ^ Baunwall SM, Lee MM, Eriksen MK, Mullish BH, Marchesi JR, Dahlerup JF, Hvas CL (December 2020). "Faecal microbiota transplantation for recurrent Clostridioides difficile infection: An updated systematic review and meta-analysis". eClinicalMedicine (İngilizce). 29-30: 100642. doi:10.1016/j.eclinm.2020.100642. PMC 7788438 $2. PMID 33437951.
- ^ Burke KE, Lamont JT (August 2013). "Fecal transplantation for recurrent Clostridium difficile infection in older adults: a review". Journal of the American Geriatrics Society. 61 (8): 1394-1398. doi:10.1111/jgs.12378. PMID 23869970.
- ^ a b Drekonja D, Reich J, Gezahegn S, Greer N, Shaukat A, MacDonald R, Rutks I, Wilt TJ (May 2015). "Fecal Microbiota Transplantation for Clostridium difficile Infection: A Systematic Review". Annals of Internal Medicine. 162 (9): 630-638. doi:10.7326/m14-2693. PMID 25938992.
- ^ van Nood E, Vrieze A, Nieuwdorp M, Fuentes S, Zoetendal EG, de Vos WM, Visser CE, Kuijper EJ, Bartelsman JF, Tijssen JG, Speelman P, Dijkgraaf MG, Keller JJ (January 2013). "Duodenal infusion of donor feces for recurrent Clostridium difficile". The New England Journal of Medicine. 368 (5): 407-415. doi:10.1056/NEJMoa1205037. PMID 23323867.
- ^ de Vrieze J (August 2013). "Medical research. The promise of poop". Science. 341 (6149): 954-957. doi:10.1126/science.341.6149.954. PMID 23990540.
- ^ "Ferring Receives U.S. FDA Approval for Rebyota (fecal microbiota, live-jslm) – A Novel First-in-Class Microbiota-Based Live Biotherapeutic". Ferring Pharmaceuticals USA. 1 Aralık 2022. 1 Aralık 2022 tarihinde kaynağından arşivlendi. Erişim tarihi: 1 Aralık 2022.
- ^ a b "FDA Approves First Orally Administered Fecal Microbiota Product for the Prevention of Recurrence of Clostridioides difficile Infection". U.S. Food and Drug Administration (FDA) (Basın açıklaması). 26 Nisan 2023. 26 Nisan 2023 tarihinde kaynağından arşivlendi. Erişim tarihi: 27 Nisan 2023.
- ^ "Seres Therapeutics and Nestlé Health Science Announce FDA Approval of Vowst (fecal microbiota spores, live-brpk) for Prevention of Recurrence of C. difficile Infection in Adults Following Antibacterial Treatment for Recurrent CDI" (Basın açıklaması). Seres Therapeutics. 26 Nisan 2023. Erişim tarihi: 27 Nisan 2023 – Business Wire vasıtasıyla.
- ^ Yadegar A, Pakpoor S, Ibrahim FF, Nabavi-Rad A, Cook L, Walter J, Seekatz AM, Wong K, Monaghan TM, Kao D (May 2023). "Beneficial effects of fecal microbiota transplantation in recurrent Clostridioides difficile infection". Cell Host & Microbe. 31 (5): 695-711. doi:10.1016/j.chom.2023.03.019. PMC 10966711 $2. PMID 37167952.
- ^ Bhangu A, Nepogodiev D, Gupta A, Torrance A, Singh P (November 2012). "Systematic review and meta-analysis of outcomes following emergency surgery for Clostridium difficile colitis". The British Journal of Surgery. 99 (11): 1501-13. doi:10.1002/bjs.8868. PMID 22972525.
- ^ Osman KA, Ahmed MH, Hamad MA, Mathur D (October 2011). "Emergency colectomy for fulminant Clostridium difficile colitis: Striking the right balance". Scandinavian Journal of Gastroenterology. 46 (10): 1222-7. doi:10.3109/00365521.2011.605469. PMID 21843039.
- ^ a b c Kelly CP, LaMont JT (October 2008). "Clostridium difficile--more difficult than ever". The New England Journal of Medicine. 359 (18): 1932-40. doi:10.1056/NEJMra0707500. PMID 18971494.
- ^ Eyre DW, Fawley WN, Best EL, Griffiths D, Stoesser NE, Crook DW, Peto TE, Walker AS, Wilcox MH (December 2013). "Comparison of multilocus variable-number tandem-repeat analysis and whole-genome sequencing for investigation of Clostridium difficile transmission". Journal of Clinical Microbiology. 51 (12): 4141-4149. doi:10.1128/JCM.01095-13. PMC 3838059 $2. PMID 24108611.
- ^ Rohlke, Faith; Stollman, Neil (Kasım 2012). "Fecal microbiota transplantation in relapsing Clostridium difficile infection". Therapeutic Advances in Gastroenterology (İngilizce). 5 (6): 403-420. doi:10.1177/1756283X12453637. ISSN 1756-2848. PMC 3491681 $2. PMID 23152734. 23 Şubat 2023 tarihinde kaynağından arşivlendi. Erişim tarihi: 19 Eylül 2024.
- ^ Cole, Shola A.; Stahl, Thomas J. (Haziran 2015). "Persistent and Recurrent Clostridium difficile Colitis". Clinics in Colon and Rectal Surgery (İngilizce). 28 (02): 065-069. doi:10.1055/s-0035-1547333. ISSN 1531-0043. PMC 4442717 $2. PMID 26034401. 19 Eylül 2024 tarihinde kaynağından arşivlendi. Erişim tarihi: 19 Eylül 2024.
- ^ Dieterle, Michael G.; Rao, Krishna; Young, Vincent B. (Ocak 2019). "Novel therapies and preventative strategies for primary and recurrent Clostridium difficile infections". Annals of the New York Academy of Sciences (İngilizce). 1435 (1): 110-138. doi:10.1111/nyas.13958. ISSN 0077-8923. PMC 6312459 $2. PMID 30238983. 31 Ocak 2023 tarihinde kaynağından arşivlendi. Erişim tarihi: 19 Eylül 2024.
- ^ a b Domino FJ, Baldor RA, (Ed.) (2014). The 5-minute clinical consult 2014 (22. bas.). Philadelphia: Wolters Kluwer Health/Lippincott Williams & Wilkins. s. 258. ISBN 978-1-4511-8850-9. 8 Eylül 2017 tarihinde kaynağından arşivlendi.
- ^ "Antibiotic resistance threats in the United States, 2013" (PDF). US Centers for Disease Control and Prevention. 2013. 17 Kasım 2014 tarihinde kaynağından arşivlendi (PDF). Erişim tarihi: 3 Kasım 2014.
- ^ "Hospital Acquired Infections Are a Serious Risk - Consumer Reports". www.consumerreports.org. 10 Aralık 2016 tarihinde kaynağından arşivlendi. Erişim tarihi: 18 Aralık 2016.
- ^ Hall IC, O'Toole E (1935). "Intestinal flora in newborn infants with a description of a new pathogenic anaerobe, Bacillus difficilis". American Journal of Diseases of Children. 49 (2): 390-402. doi:10.1001/archpedi.1935.01970020105010.
- ^ Prévot AR (1938). "Études de systématique bactérienne. IV. Critique de la conception actuelle du genre Clostridium". Annales de l'Institut Pasteur. 61 (1): 84. 28 Temmuz 2020 tarihinde kaynağından arşivlendi. Erişim tarihi: 26 Aralık 2018.
- ^ De Vos P, Garrity GM, Jones D, Krieg NR, Ludwig W, Rainey FA, Schleifer K, Whitman WB, (Ed.) (2009). "Family I. Clostridiaceae". The Firmicutes. Bergey's Manual of Systematic Bacteriology. 3 (2. bas.). Dordrecht: Springer. s. 771. ISBN 978-0-387-68489-5.
- ^ Lawson PA, Citron DM, Tyrrell KL, Finegold SM (August 2016). "Reclassification of Clostridium difficile as Clostridioides difficile (Hall and O'Toole 1935) Prévot 1938". Anaerobe. 40: 95-9. doi:10.1016/j.anaerobe.2016.06.008. PMID 27370902.
- ^ Larson HE, Price AB, Honour P, Borriello SP (May 1978). "Clostridium difficile and the aetiology of pseudomembranous colitis". Lancet. 1 (8073): 1063-6. doi:10.1016/S0140-6736(78)90912-1. PMID 77366.
- ^ "Trust confirms 49 superbug deaths". BBC News Online. 1 October 2006. 22 March 2007 tarihinde kaynağından arşivlendi.
- ^ Hawkes N (11 Ocak 2007). "Leaked memo reveals that targets to beat MRSA will not be met" (snippet). The Times. Londra. 6 Eylül 2016 tarihinde kaynağından arşivlendi. Erişim tarihi: 11 Ocak 2007.
- ^ "C. difficile blamed for 9 death in hospital near Montreal". Canoe.ca. 27 October 2006. Archived from the original on 8 July 2012. Erişim tarihi: 11 January 2007.
- ^ "12th person dies of C. difficile at Quebec hospital". CBC News. 18 Kasım 2006. 21 Ekim 2007 tarihinde kaynağından arşivlendi.
- ^ "Hospitals struck by new killer bug | Metro.co.uk". web.archive.org. 20 Mayıs 2008. 20 Mayıs 2008 tarihinde kaynağından arşivlendi. Erişim tarihi: 19 Eylül 2024.
- ^ "C. difficile outbreak linked to fatal strain". Toronto (İngilizce). 28 Şubat 2007. 3 Mart 2007 tarihinde kaynağından arşivlendi. Erişim tarihi: 19 Eylül 2024.
- ^ "Superbug in hospitals linked to four deaths". Irish Independent. 10 Ekim 2007. 16 Ekim 2012 tarihinde kaynağından arşivlendi. Erişim tarihi: 5 Kasım 2007.
- ^ ""Welcome to the Public Inquiry into the Outbreak of Clostridium difficile in Northern Trust Hospitals"". 4 Mart 2016 tarihinde kaynağından arşivlendi.
- ^ Healthcare watchdog finds significant failings in infection control at Maidstone and Tunbridge Wells NHS Trust (press release), United Kingdom: Healthcare Commission, 11 Ekim 2007, 21 Aralık 2007 tarihinde kaynağından arşivlendi
- ^ Smith R, Rayner G, Adams S (11 October 2007). "Health Secretary intervenes in superbug row". Daily Telegraph. Londra. 20 April 2008 tarihinde kaynağından arşivlendi.
- ^ "Ärhäkkä suolistobakteeri on tappanut jo kymmenen potilasta – HS.fi – Kotimaa". 15 Aralık 2007 tarihinde kaynağından arşivlendi.
- ^ "Possible C Diff link to Drogheda deaths". RTÉ News. 10 Kasım 2009. 23 October 2012 tarihinde kaynağından arşivlendi.
- ^ Fogt, Lars (3 Mart 2010). "199 ramt af dræber-diarre på Herlev Sygehus". www.bt.dk (Danca). 19 Eylül 2024 tarihinde kaynağından arşivlendi. Erişim tarihi: 19 Eylül 2024.
- ^ (Herlev, Amager, Gentofte and Hvidovre)
- ^ Four hospitals affected by the dangerous bacterium 5 Temmuz 2013 tarihinde Wayback Machine sitesinde arşivlendi., TV2 News 7 May 2010
- ^ "Deadly superbug reaches NZ". 3 News NZ. 30 October 2012. 15 April 2014 tarihinde kaynağından arşivlendi. Erişim tarihi: 29 October 2012.
- ^ "C. difficile linked to 26th death in Ontario". CBC News. 25 July 2011. 24 July 2011 tarihinde kaynağından arşivlendi. Erişim tarihi: 24 July 2011.
- ^ "10 punkter för att förhindra smittspridning i Region Skåne" [10 points to prevent the spread of infection in Region Skåne] (İsveççe). 5 Mart 2015 tarihinde kaynağından arşivlendi.
- ^ Liddell-Scott. "κλωστήρ". Greek-English Lexicon.
- ^ Cawley K. "Difficilis". Latin Dictionary and Grammar Aid. 13 Aralık 2019 tarihinde kaynağından arşivlendi. Erişim tarihi: 16 Mart 2013.
- ^ a b Stedman's Medical Dictionary, Wolters-Kluwer, 28 Temmuz 2020 tarihinde kaynağından arşivlendi, erişim tarihi: 11 Nisan 2019.
- ^ Broecker F, Wegner E, Seco BM, Kaplonek P, Bräutigam M, Ensser A, Pfister F, Daniel C, Martin CE, Mattner J, Seeberger PH (December 2019). "Clostridioides difficile Infections". ACS Chemical Biology. 14 (12): 2720-2728. doi:10.1021/acschembio.9b00642. PMC 6929054 $2. PMID 31692324.
- ^ "Clostridium Difficile Vaccine Efficacy Trial (Clover)". clinicaltrials.gov. 21 Şubat 2020. 28 Temmuz 2020 tarihinde kaynağından arşivlendi. Erişim tarihi: 28 Nisan 2020.
- ^ "Study of GlaxoSmithKline's (GSK) Clostridium Difficile Vaccine to Investigate the Safety and Ability to Provoke an Immune Response in the Body When Administered in Healthy Adults Aged 18-45 Years and 50-70 Years". clinicaltrials.gov. 13 Nisan 2020. 28 Temmuz 2020 tarihinde kaynağından arşivlendi. Erişim tarihi: 28 Nisan 2020.
- ^ "op-line data from randomized, double-blind, placebo controlled Phase 2 clinical trial indicate statistically significant reduction in recurrences of CDAD". University of Massachusetts Worcester Campus. 27 Aralık 2010 tarihinde kaynağından arşivlendi. Erişim tarihi: 16 Ağustos 2011.
- ^ CenterWatch. "Clostridium Difficile-Associated Diarrhea". 29 Eylül 2011 tarihinde kaynağından arşivlendi. Erişim tarihi: 16 Ağustos 2011.
- ^ "MDX 066, MDX 1388 Medarex, University of Massachusetts Medical School clinical data (phase II)(diarrhea)". Highbeam. 14 Ekim 2012 tarihinde kaynağından arşivlendi. Erişim tarihi: 16 Ağustos 2011.
- ^ a b c d Shah D, Dang MD, Hasbun R, Koo HL, Jiang ZD, DuPont HL, Garey KW (May 2010). "Clostridium difficile infection: update on emerging antibiotic treatment options and antibiotic resistance". Expert Review of Anti-Infective Therapy. 8 (5): 555-64. doi:10.1586/eri.10.28. PMC 3138198 $2. PMID 20455684.
- ^ Moore JH, van Opstal E, Kolling GL, Shin JH, Bogatcheva E, Nikonenko B, Einck L, Phipps AJ, Guerrant RL, Protopopova M, Warren CA (May 2016). "Treatment of Clostridium difficile infection using SQ641, a capuramycin analogue, increases post-treatment survival and improves clinical measures of disease in a murine model". The Journal of Antimicrobial Chemotherapy. 71 (5): 1300-6. doi:10.1093/jac/dkv479. PMC 4830414 $2. PMID 26832756.
- ^ Barlow A, Muhleman M, Gielecki J, Matusz P, Tubbs RS, Loukas M (October 2013). "The vermiform appendix: a review". Clinical Anatomy. 26 (7): 833-42. doi:10.1002/ca.22269. PMID 23716128.
- ^ Gerding DN, Meyer T, Lee C, Cohen SH, Murthy UK, Poirier A, Van Schooneveld TC, Pardi DS, Ramos A, Barron MA, Chen H, Villano S (May 2015). "Administration of spores of nontoxigenic Clostridium difficile strain M3 for prevention of recurrent C. difficile infection: a randomized clinical trial". JAMA. 313 (17): 1719-27. doi:10.1001/jama.2015.3725. PMID 25942722.
- ^ Collins J, Robinson C, Danhof H, Knetsch CW, van Leeuwen HC, Lawley TD, Auchtung JM, Britton RA (January 2018). "Dietary trehalose enhances virulence of epidemic Clostridium difficile". Nature. 553 (7688): 291-294. Bibcode:2018Natur.553..291C. doi:10.1038/nature25178. PMC 5984069 $2. PMID 29310122.
Dış bağlantılar
- Curlie'de Pseudomembranous colitis (DMOZ tabanlı)
- Clostridium difficile enfeksiyonunun yönetimi ve tedavisine ilişkin güncellenmiş kılavuz
| Sınıflandırma | |
|---|---|
| Dış kaynaklar |